緊急保存版:とびひ発見から治癒までの最短プラン
お子さんの肌に広がる「とびひ」を前に、「一刻も早く治したい」その一心で、自己流のケアを試していませんか?実は、良かれと思って行っているその対処法が、かえって治りを遅らせ、重症化のリスクを高めているかもしれません。
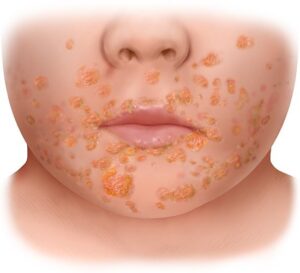
この記事では、世界の研究データ(エビデンス)に基づき、皮膚科専門医が「とびひ発見から治癒までの最短プラン」を徹底解説します。なぜ塗り薬が第一選択なのか、そして治りにくい背景にある薬剤耐性菌(MRSA)が、小児のとびひの約4分の1から見つかるという事実まで、科学的根拠をもとに解き明かします。
単なる対症療法ではない、再発の根本原因にまでアプローチする最適解を知り、お子さんとご家族の不安な日々を終わらせましょう。
最新エビデンスに基づく「とびひ」治療の最適解
お子さんやご自身の皮膚に「とびひ」を見つけると、「どの治療が一番早く治るのだろう?」「この薬で本当に大丈夫?」と、多くの不安を感じることと思います。
とびひの治療には塗り薬や飲み薬など複数の選択肢があります。どの治療法を選ぶかは、科学的なデータに基づいて慎重に判断することが非常に重要です。
ここでは、世界中の多くの研究結果を客観的に評価した、信頼性の高い情報をもとに解説します。現在のとびひ治療における標準的な考え方を、皮膚科専門医の立場から分かりやすくお伝えします。
なぜ塗り薬が第一選択なのか メタアナリシスが示す有効性
とびひの治療では、多くの場合、まず抗菌薬の塗り薬が処方されます。これは「なんとなく」ではなく、しっかりとした科学的な裏付けに基づいています。
複数の信頼できる研究結果を統計的に統合・分析する「メタアナリシス」という手法があります。この信頼性の高い研究でも、塗り薬の有効性がはっきりと示されています。
- 偽薬との比較
- 抗菌薬の塗り薬は、薬の成分が入っていない偽の薬(プラセボ)と比べて、明らかに治りを早める効果があると分かっています。
- 飲み薬との比較
- さらに、エリスロマイシンといった一部の飲み薬(経口抗菌薬)と比較しても、塗り薬の方が効果が高い可能性も報告されています。
塗り薬は、原因菌がいる皮膚の表面に直接作用するため、効率よく効果を発揮します。また、飲み薬に比べて全身への影響が少ないため、副作用のリスクを低く抑えられるという大きな利点もあります。
このような理由から、症状が特定の範囲にとどまっており、全身の状態が良好なとびひに対しては、塗り薬による治療が基本となります。
飲み薬が必要になるケースとその判断基準
塗り薬が治療の基本とはいえ、お子さんの状態や症状の広がりによっては、飲み薬(経口抗菌薬)が必要になることがあります。医師は以下のような状況を総合的に判断し、飲み薬の必要性を検討します。
飲み薬が検討される主なケース
- 症状が広範囲に広がっている
- 塗り薬だけでは追いつかないほど、体のあちこちにとびひが広がってしまった場合。
- アトピー性皮膚炎など、皮膚のバリア機能が弱い
- もともと皮膚がデリケートで、広範囲に傷や湿疹があり、感染が広がりやすい状態の場合。
- 塗り薬を塗るのが難しい
- お子さんが嫌がってしまったり、病変の数が多すぎたりして、指示通りに塗り薬を塗ることが難しい場合。
- 水ぶくれ(水疱)が大きい、または数が多い
- 大きな水疱を伴う「水疱性膿痂疹」というタイプで、症状が重いと判断された場合。
飲み薬は体の中から細菌にアプローチするため、広範囲の病変に対して効果を発揮します。ただし、どの抗菌薬が適切かは原因菌によっても異なります。自己判断で市販の風邪薬などを飲むのは絶対に避けてください。
ムピロシンとフシジン酸の効果に違いはあるのか
とびひの治療でよく使われる塗り薬には、「ムピロシン」や「フシジン酸」といった成分が含まれています。どちらの薬を処方されるか気になる方もいらっしゃるかもしれません。
複数の研究をまとめた分析によると、この2つの薬の治療効果には、統計的に意味のある明確な差はないと報告されています。
| 薬剤の種類 | 特徴 |
|---|---|
| ムピロシン | とびひの主な原因菌である黄色ブドウ球菌やレンサ球菌に有効です。 |
| フシジン酸 | こちらも同様に、とびひの原因菌に対して有効性を示します。 |
どちらの薬もとびひの原因菌に対して高い効果を示します。しかし近年、一部の地域でフシジン酸が効きにくい耐性菌が増加しているという問題も指摘されています。
そのため、医師は地域の流行状況や患者さん一人ひとりの症状、過去の治療歴などを総合的に考慮します。その上で、より適切と考えられる薬を選択しています。どちらの薬が処方された場合でも、医師の指示通りに正しい回数・期間で使用することが最も重要です。
消毒薬や自然療法は推奨されるか 研究データからの結論
「少しでも早く治したい」という思いから、さまざまなケアを試したくなるかもしれません。しかし、中には推奨されない方法もありますので注意が必要です。
- 消毒薬について
- とびひの患部をきれいにしようと、消毒液で念入りに処置したくなるかもしれません。しかし、複数の研究データから、消毒薬はとびひの治療に有用ではないことが示されています。
- むしろ、過度な消毒は皮膚を守る良い菌(常在菌)まで殺してしまいます。また皮膚への刺激になり、かえって治りを遅らせることもあるため、基本的には推奨されません。
- 治療の基本は、抗菌薬を使用することと、石鹸と流水でやさしく洗浄し、清潔を保つことです。
- 自然療法について
- ティーツリーオイルなどのアロマオイルが殺菌効果を持つという話を聞いたことがあるかもしれません。
- しかし現時点では、これらの自然療法がとびひに有効であるという十分な科学的根拠(エビデンス)はありません。
- 安全性や有効性が確立されていないため、標準的な治療法としては推奨できません。自己判断での使用は、かえって皮膚炎を引き起こし症状を悪化させる可能性もあるため、避けるべきです。
とびひは、見た目の症状だけで判断するのが難しい皮膚の病気です。適切な抗菌薬の選択が、早期治癒と合併症予防の鍵となります。少しでも気になる症状があれば、自己判断で対処せず、お早めに当院のような皮膚科専門医にご相談ください。
とびひ治療に関するQ&A
Q. とびひの治療で一番大切なことは何ですか? A. 処方された抗菌薬(塗り薬や飲み薬)を医師の指示通りに最後まで使い切ることです。そして、患部を石鹸でやさしく洗い清潔に保つことも同じくらい重要です。症状が良くなったように見えても、皮膚の奥に細菌が残っていることがあります。自己判断で薬をやめると再発したり、薬が効きにくい耐性菌を生む原因になったりするため、必ず指示を守ってください。
Q. 塗り薬と飲み薬、どちらが「強い」薬なのですか? A. 薬の「強さ」というよりも「役割」や「得意分野」が違うと考えるのが適切です。症状が限られた範囲であれば、患部に直接効き、全身への影響が少ない塗り薬で十分な効果が期待できます。一方、症状が広範囲に及ぶ場合は、体の中から効率よく細菌を叩く飲み薬が必要になります。医師がお子さんの症状を診て、最適な方法を判断しますのでご安心ください。
薬剤耐性菌(MRSA)と戦う現代のとびひ治療
「処方された薬をきちんと使っているのに、なかなか良くならない…」 とびひの治療で、このように感じたことはありませんか。
その背景には、抗菌薬(抗生物質)が効きにくい「薬剤耐性菌」という存在が関係していることがあります。特に近年、とびひの原因菌が薬への抵抗力をつけ、従来の治療法では対応が難しくなるケースが増えています。
ここでは、治りにくいとびひの背景にある薬剤耐性菌の知識と、それに対応するための専門的な治療アプローチについて、皮膚科医の立場から詳しく解説していきます。
なぜ、とびひが治りにくくなっているのか MRSAの基礎知識
とびひが治りにくくなっている大きな原因の一つに、「MRSA(メチシリン耐性黄色ブドウ球菌)」の存在があります。
これは、とびひの主な原因である黄色ブドウ球菌が、薬への耐性を持つように変化したものです。私たちの皮膚や鼻の中に普段から存在する菌ですが、傷口などから感染すると、とびひを引き起こします。
| 菌の種類 | 特徴 | 治療法 |
|---|---|---|
| 通常の黄色ブドウ球菌(MSSA) | 多くの種類の抗菌薬が効きやすい性質を持っています。 | 標準的な抗菌薬で治療が可能です。 |
| MRSA(メチシリン耐性黄色ブドウ球菌) | 特定の抗菌薬(β-ラクタム系など)が効きにくい性質を持ちます。 | どの薬が効くか検査で調べる必要があります。 |
かつてMRSAは、主に入院患者さんなど病院内での感染が問題とされていました。しかし近年では、日常生活の中で感染する「市中感染型MRSA」による、とびひが増加しています。
ある調査では、小児のとびひから検出される黄色ブドウ球菌のうち、約4分の1がMRSAであったという報告もあり、決して珍しいものではありません。このMRSAが原因の場合、一般的に処方される抗菌薬では効果が見られず、治療が長引いてしまうのです。
日本国内における薬剤感受性の変化と地域差
MRSAが原因のとびひでも、すべての抗菌薬が効かないわけではありません。薬が菌に対して効果を持つかどうかを「薬剤感受性」と呼びますが、この感受性は菌の種類や地域、年代によって常に変化しています。
日本の研究報告によると、とびひ治療で注意すべき薬剤感受性の傾向が明らかになっています。
- 耐性率が高く、効果が期待しにくい薬の例
- ゲンタマイシン(塗り薬)
- 黄色ブドウ球菌(MRSA、MSSAともに)に対して耐性を持つ割合が非常に高いことが複数の研究で報告されています。

- 黄色ブドウ球菌(MRSA、MSSAともに)に対して耐性を持つ割合が非常に高いことが複数の研究で報告されています。
- ゲンタマイシン(塗り薬)
- MRSAに対しても効果が期待できる薬の例
- ナジフロキサシン(塗り薬)
- ミノサイクリン(飲み薬)
- フシジン酸(塗り薬)
- ST合剤(飲み薬)


ここで非常に重要なのは、これらの薬剤感受性は全国一律ではないということです。地域やクリニックなどの施設によっても流行している菌の種類や耐性の傾向に差が見られます。
そのため、地域の感染症動向を常に把握している皮膚科専門医が、その時々の状況に合わせて最適な薬剤を選択することが、効果的な治療への近道となります。
耐性菌が疑われる場合の検査と治療薬の選択プロセス
「治療を続けても症状が改善しない」あるいは「一度良くなったのに、またすぐに悪化する」といった場合、医師は薬剤耐性菌の可能性を考えます。
その際には、原因菌を特定し、最も効果的な薬を見つけるための検査を行います。この的確なプロセスが、治療の成功率を高める鍵となります。
【治療薬選択までの基本的な流れ】
- 初期治療の開始
- まずは症状や診察所見から判断し、とびひに一般的に有効とされる抗菌薬(セフェム系など)の飲み薬や塗り薬で治療を開始します。
- 効果の判定(治療開始から2~3日後)
- 治療効果を確認します。この時点で改善が見られない場合は、耐性菌の関与を強く疑います。
- 細菌培養・薬剤感受性検査
- 患部の膿や液体を綿棒でやさしく拭い取り、原因となっている菌を特定します(細菌培養検査)。同時に、どの抗菌薬がその菌に効くのかを詳しく調べます(薬剤感受性検査)。
- 治療薬の変更
- 検査結果が判明するまでの間も、これまでの治療経験からMRSAに効果が期待できる薬剤(ミノサイクリンやST合剤など)へ変更することがあります。
- 最適な治療薬の決定
- 数日後に出る検査結果に基づき、原因菌に最も効果的な抗菌薬を選択し、治療を継続します。
このような治療指針を適用することで、特にMRSAが原因の症例における初期治療の成功率が有意に改善したという研究報告もあります。
既存の抗菌薬を有効活用するサイクリング療法とは
新しい抗菌薬の開発が世界的に停滞している現代において、今ある薬をいかに賢く使い、耐性菌を増やさないかが非常に重要です。そのための戦略の一つに「サイクリング療法」という考え方があります。
サイクリング療法とは、耐性菌の発生を抑えるために、複数の異なる系統の抗菌薬を、一定の期間ごとに計画的に切り替えて使用する方法です。
- 目的
- 同じ抗菌薬を長期間使い続けることによる、その薬への耐性菌の増加を防ぎます。
- 使用する抗菌薬の種類を定期的に変更することで、特定の耐性菌が定着・蔓延するのを防ぎます。
この方法は、特に保育園や施設などでとびひの集団発生が見られる場合や、何度もとびひを繰り返してしまうようなケースで、地域全体の耐性菌の動向を考慮しながら行われる専門的なアプローチです。
個人の治療においても、自己判断で薬の使用を中止したり、以前もらった薬を安易に使ったりすることは、耐性菌を増やす原因になりかねません。医師の指示通りに、処方された期間、薬をきちんと使い切ることが、ご自身の治療だけでなく、社会全体の耐性菌対策にもつながるのです。
治りにくいとびひでお悩みの際は、その背景に薬剤耐性菌が隠れている可能性があります。的確な診断と治療のためにも、ぜひ一度、当院のような皮膚科専門医にご相談ください。
とびひの薬剤耐性菌に関するQ&A
Q1. 治りが悪いのですが、MRSAなのでしょうか? A1. 処方された薬で改善しない場合、MRSAなどの薬剤耐性菌が原因である可能性は考えられます。しかし、掻き壊しによる悪化や、アトピー性皮膚炎など他の皮膚トラブルが影響している場合もあります。自己判断はせず、まずは治療経過を詳しく医師にお伝えください。必要に応じて原因を特定するための検査を行います。
Q2. MRSAはどこからうつるのですか?特別な菌なのでしょうか? A2. MRSAは特別な菌ではなく、もともとは私たちの皮膚や鼻の中などに普通に存在する黄色ブドウ球菌の一種です。健康な状態では問題になりませんが、皮膚のバリア機能が低下した傷口などから体内に入り込むことで、とびひなどの感染症を引き起こします。
Q3. MRSAの治療は保険適用されますか?治療費は高くなりますか? A3. はい、MRSAが原因のとびひの検査や治療は、すべて健康保険の適用となります。使用する薬剤の種類によって費用に多少の違いはありますが、治療が極端に高額になることはありませんのでご安心ください。ご心配な点がございましたら、診察時に遠慮なくお尋ねください。
重症化を防ぎ、根本原因にアプローチする専門的ケア
とびひは、多くの場合、皮膚の症状だけで治癒に向かう病気です。しかし、時に重い合併症を引き起こしたり、何度も繰り返したりすることがあります。
表面的な症状を塗り薬で抑えるだけでは、根本的な解決にはなりません。なぜとびひが起きたのか、どうすれば再発を防げるのかという原因に目を向けることが非常に大切です。
ここでは、皮膚科専門医の視点から、重症化を防ぎ、根本から改善するための専門的なケアについて詳しく解説していきます。
とびひが引き起こす最も重篤な合併症「糸球体腎炎」
とびひは皮膚の感染症ですが、原因となる細菌の種類によっては、まれに腎臓に深刻な影響を及ぼすことがあります。その代表が「急性糸球体腎炎」で、とびひが引き起こす可能性のある合併症の中では最も注意すべき状態の一つです。
特に、厚いかさぶたを作るタイプ(痂皮性膿痂疹)の原因となりやすい「A群β溶血性レンサ球菌」に感染した場合に起こり得ます。この細菌に対して体が作った免疫の仕組みが、誤って腎臓のフィルター機能を担う「糸球体」を攻撃してしまうことで発症します。
【急性糸球体腎炎の注意すべきサイン】 とびひが治りかけた頃(感染から約2〜4週間後)に、以下のような症状が現れることがあります。
- むくみ
- 特に朝起きた時のまぶたの腫れや、足のすねのむくみが特徴的です。
- 血尿
- 尿の色がコーラのような赤褐色や茶褐色になります。
- 高血圧
- 頭痛や吐き気などを伴うことがあります。
- 尿量の減少
- 普段よりもおしっこの量が明らかに少なくなります。
これらの症状が見られた場合は、とびひは治っているように見えても、すぐに医療機関を受診する必要があります。当院では、レンサ球菌が原因と疑われるとびひの場合、腎炎の早期発見のために尿検査を行うことがあります。
アトピー性皮膚炎の子供がとびひを繰り返し発症する理由と対策
「うちの子はアトピーだから、すぐとびひになる…」とお悩みではありませんか。これには、アトピー性皮膚炎の皮膚が持つ特徴が深く関係しています。
とびひを繰り返す2つの主な理由
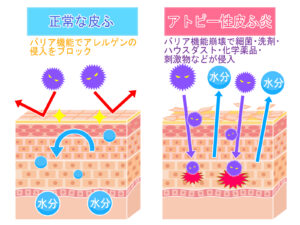
- 皮膚のバリア機能の低下
- アトピー性皮膚炎の皮膚は、外部の刺激や細菌から体を守る「バリア機能」が慢性的に弱まっています。健康な皮膚なら問題にならないごくわずかな細菌でも、簡単に侵入を許して感染が成立してしまいます。
- アトピー性皮膚炎の皮膚は、外部の刺激や細菌から体を守る「バリア機能」が慢性的に弱まっています。健康な皮膚なら問題にならないごくわずかな細菌でも、簡単に侵入を許して感染が成立してしまいます。
- かき壊しによる傷の発生
- アトピー性皮膚炎の強いかゆみから皮膚をかき壊すと、目に見えないほどの小さな傷ができます。この無数の傷が、とびひの原因菌である黄色ブドウ球菌などの格好の入り口となってしまうのです。
- アトピー性皮膚炎の強いかゆみから皮膚をかき壊すと、目に見えないほどの小さな傷ができます。この無数の傷が、とびひの原因菌である黄色ブドウ球菌などの格好の入り口となってしまうのです。
再発の悪循環を断ち切るための対策 とびひの再発を防ぐには、抗菌薬による治療と並行して、アトピー性皮膚炎そのもののコントロールを徹底することが不可欠です。
- アトピー性皮膚炎の治療
- まずは、皮膚の炎症をステロイド外用薬などでしっかりと抑え、良好な状態を保つことが最優先です。
- 徹底した保湿ケア
- 保湿剤をこまめに塗り、皮膚のバリア機能を補い、強化します。乾燥を防ぐことが細菌の侵入を防ぎます。
- かゆみのコントロール
- 必要に応じてかゆみを抑える飲み薬(抗ヒスタミン薬)を使用し、かき壊しを防ぎます。
アトピー性皮膚炎ととびひの治療は、車の両輪のようなものです。両方の治療を根気よく続けることが、再発の連鎖を断ち切るための最も確実な方法です。
治療の基本となる皮膚洗浄の重要性と正しい方法
とびひの治療では抗菌薬が中心となりますが、それと同じくらい重要なのが、患部を正しく洗浄して清潔に保つことです。適切な洗浄は、薬の効果を最大限に引き出し、回復を早めるための土台となります。
なぜ洗浄がそれほど重要なのか?
- 細菌の量を物理的に減らす
- 患部に付着した膿や浸出液、古い薬などを洗い流し、細菌の温床を取り除きます。
- 薬の浸透を助ける
- 皮膚をきれいな状態にすることで、塗り薬が患部に直接届き、効果を発揮しやすくなります。
- 感染拡大を防ぐ
- 水ぶくれや膿に含まれる細菌を洗い流すことで、体の他の部位へ感染が広がる「自家接種」を防ぎます。
【皮膚科医が推奨する正しい洗浄ステップ】
- 石鹸をよく泡立てる
- 石鹸やボディソープを泡立てネットなどで、きめ細かいクリーム状の泡を作ります。
- 泡で優しく洗う
- 泡をクッションにして、患部を決してこすらず、優しくなでるように洗います。
- ぬるめのシャワーで十分にすすぐ
- 石鹸成分が残らないよう、弱い水圧で丁寧に洗い流します。感染を広げないため、治るまで湯船につかるのは控えましょう。
- 清潔なタオルで優しく拭く
- こすらずに、タオルを軽く押し当てるようにして水分を吸い取ります。
この洗浄を、薬を塗る前などに1日数回行うことが理想です。正しいスキンケアは、とびひ治療の成功に直結します。
鼻の穴や爪のケアが再発防止の鍵となる科学的根拠
とびひが一度治っても、すぐにまたぶり返してしまう場合、その原因は意外な場所に隠れていることがあります。それが「鼻の穴」と「爪」です。これらの場所を清潔に保つことが、再発防止の科学的な鍵となります。
- 鼻の穴は細菌の貯蔵庫(リザーバー)
- とびひの主な原因菌である黄色ブドウ球菌は、多くの人の鼻の穴(鼻前庭)に普段から住み着いています。鼻をいじる癖があると、指を介して菌が皮膚の傷に運ばれ、とびひの再発源となってしまいます。
- 爪の間は細菌の隠れ家
- 皮膚をかくと、爪の間に細菌が入り込みます。そして、他の場所をかくことで、知らず知らずのうちに細菌を体中に広げてしまうのです。
【再発を防ぐための具体的なセルフケア】
| ケアする場所 | 具体的な方法 |
|---|---|
| 鼻の穴 | ・鼻をほじらない、触らないように意識しましょう。 ・鼻水や鼻くそは、ティッシュで優しく拭き取ります。 |
| 爪 | ・爪は常に短く切り、やすりで角を丸くしておきましょう。 ・手洗いの際には、爪の間まで丁寧に洗う習慣をつけましょう。 |
患部の治療はもちろん重要ですが、こうした「菌の供給源」となりうる場所のケアを同時に行うことが、しつこい再発を防ぐために極めて効果的です。
なかなか治らない、何度も繰り返すといったお悩みがある場合は、隠れた原因が潜んでいるかもしれません。ぜひ一度、当院にご相談ください。
とびひの重症化・再発予防に関するQ&A
Q. 腎炎が心配です。どんなとびひでも尿検査は必要ですか? A. 主に「かさぶた」を作るタイプの痂皮性膿痂疹で、原因菌がレンサ球菌と疑われる場合に検討します。水ぶくれができるタイプの多くは黄色ブドウ球菌が原因のため、必ずしも毎回行うわけではありません。医師が診察の上で判断しますので、気になる症状があればお伝えください。
Q. アトピーの治療でステロイドを塗っていますが、とびひに塗っても大丈夫ですか? A. 自己判断でとびひにステロイドを塗るのは避けるべきです。ステロイドは免疫を抑える作用があるため、細菌感染を悪化させる可能性があります。ただし、アトピー性皮膚炎の炎症を抑えるために、抗菌薬と併用して短期間使用することもあります。必ず医師の指示に従ってください。
Q. 鼻をいじる癖が治りません。どうすれば良いですか? A. 癖を完全に治すのは難しいかもしれませんが、意識することが第一歩です。鼻の粘膜が乾燥してかゆみが出ている場合もあるため、保湿も有効なことがあります。爪を常に短く切り、手洗いを徹底することで、もし触ってしまっても菌が広がるリスクを減らせます。ご家族で協力して声かけをするのも良いでしょう。
まとめ
今回は、とびひを早く、そして確実に治すための最短プランについて、最新の科学的根拠をもとに詳しくご紹介しました。
治療の基本は塗り薬ですが、症状の広がりや薬剤耐性菌の可能性、再発を防ぐための洗浄や鼻のケアなど、考慮すべき点は多岐にわたります。 最も大切なメッセージは、「とびひかな?」と思ったら、自己判断で市販薬などに頼らず、速やかに皮膚科専門医を受診することです。専門医は、科学的根拠に基づき、お子さん一人ひとりの状態に合わせた最適な治療計画を立ててくれます。それが、不安な時間を長引かせないための、最も確実な近道です。気になる症状があれば、どうぞためらわずにご相談ください。
最後までお読みいただきありがとうございます。
症状や治療について「これって相談していいのかな?」と迷われている方も、どうぞお気軽にご来院ください。
また、
📱 院長Instagram
📱 クリニック公式Instagram
では、日々の診療の様子や医療情報を発信しております。
さらに、匿名で院長に直接質問できるオープンチャットも運営しております。
「病院に行く前に少し聞いてみたい」という方にもおすすめです。
ご予約は
公式LINE または お電話 (0120-137-375)にて承っております。
(タップorクリックするとそれぞれリンク先へ移動します。)
皆さまの不安が少しでも軽くなるよう、スタッフ一同サポートいたします。
🗺️ご来院頂いている主なエリア🗺️
愛知県:名古屋市(南区、瑞穂区、昭和区、天白区、緑区、熱田区、港区、中川区、西区、北区、守山区、東区、千種区、名東区、中区、中村区)
刈谷市、安城市、日進市、豊田市、長久手市、大府市、東海市、瀬戸市、岡崎市、尾張旭市、北名古屋市、高浜市、碧南市
岐阜県、三重県
Re:Bitrh Clinic Nagoya
📫457-0012 愛知県名古屋市南区菊住1-4-10 Naritabldg 3F
皮膚科、形成外科、美容外科、美容皮膚科
☎️0120-137-375
✉️info@rebirth-clinic.jp
参考文献
- Ajay George, Greg Rubin, Brown E, Wise R. A systematic review and meta-analysis of treatments for impetigo.
- Holly Hartman-Adams, Christine Banvard, Gregory Juckett. Impetigo: diagnosis and treatment.
- Charles Cole, John Gazewood. Diagnosis and treatment of impetigo.
- Treating impetigo in primary care – PubMed.
- Naomi M. Nardi, Timothy J. Schaefer. Impetigo – PubMed.
- 池田 政身. 伝染性膿痂疹-最近の動向.
- 古村 速, 竹川 剛, 川崎 浩三, 尾内 一信. 小児の伝染性膿痂疹の細菌学的 臨症的検討.
- 24章 細菌感染症.
追加情報
タイトル: A systematic review and meta-analysis of treatments for impetigo 著者: Ajay George, Greg Rubin, Brown E, Wise R. et al.
概要:
- 研究目的・背景: 尋常性膿痂疹(Impetigo)は一般診療でよく見られる疾患であり、最も効果的な治療法、あるいは治療の必要性自体について不確実性がある。本研究の目的は、全身状態が良好な患者における尋常性膿痂疹の最も効果的な治療法を特定することである。
- 主要な手法・アプローチ: システマティックレビューとメタアナリシスを実施。データベースを検索し、CochraneのRCT検索文字列と「impetigo」をMeSH用語およびキーワードとして組み合わせた。二重盲検または観察者盲検の無作為化比較試験(RCT)を含め、全身状態が良好なあらゆる年齢の患者を対象とした。皮膚スワブ結果に基づいて患者を選択した研究や英語以外の研究は除外した。治療開始から7~14日後の膿痂疹の治癒または改善を主要評価項目とした。
- 最も重要な結果・知見:
- 359件の研究が特定され、16件が包含基準を満たした。
- メタアナリシスにより、局所抗生物質はプラセボよりも効果的であることが示された(オッズ比[OR] = 2.69, 95%信頼区間[CI] = 1.49~4.86)。
- エリスロマイシンなどの一部の経口抗生物質と比較して、局所抗生物質が優れているという弱いエビデンスが見られた(OR = 0.48, 95% CI = 0.23~1.00)。
- ムピロシンとフシジン酸の効果に有意な差はなかった(OR = 1.76, 95% CI = 0.77~4.03)。
- 結論・今後の展望: 膿痂疹の治療に関する質の高いエビデンスは限られている。既存のエビデンスから、全身状態が良好で限定的な病変を持つ患者には、7日間の局所抗生物質の使用を推奨する。フルクロキサシリンおよび非抗生物質治療の役割について、さらなる研究が必要である。
要点:
- 全身状態が良好な膿痂疹患者に対して、局所抗生物質はプラセボよりも効果的である。
- 局所抗生物質は、エリスロマイシンなどの一部の経口抗生物質に対し、優位性を示す弱いエビデンスがある。
- ムピロシンとフシジン酸の間には有意な効果の差は見られない。
- 全身状態が良好で病変が限定的な患者には、7日間の局所抗生物質の使用が推奨される。
- 膿痂疹の治療に関する高品質なエビデンスはまだ限定的であり、フルクロキサシリンや非抗生物質治療に関するさらなる研究が求められる。
タイトル: Impetigo: diagnosis and treatment 著者: Holly Hartman-Adams, Christine Banvard, Gregory Juckett
概要:
- インペチゴは、2歳から5歳の子どもに最も一般的な細菌性皮膚感染症である。
- 主なタイプは非水疱性(70%)と水疱性(30%)の2種類が存在する。
- 非水疱性インペチゴは、Staphylococcus aureusまたはStreptococcus pyogenesによって引き起こされ、顔や四肢に蜂蜜色の痂皮を特徴とする。
- 水疱性インペチゴは、S. aureusのみによって引き起こされ、大きくて弛緩した水疱が生じ、間擦部に多く見られる。
- 両タイプとも通常2~3週間で自然治癒し、瘢痕を残さず、合併症はまれだが、最も重篤なものとして連鎖球菌感染後糸球体腎炎がある。
- 治療には、ムピロシン、レタパムリン、フシジン酸などの外用抗生物質が含まれる。
- 大きな水疱を伴う場合や外用療法が非現実的な場合は、経口抗生物質療法(アモキシシリン/クラブラン酸、ジクロキサシリン、セファレキシン、クリンダマイシンなど)が使用されるが、ペニシリンは適さない。
- ティーツリーオイルなどの自然療法は、逸話的な成功例はあるものの、治療選択肢として推奨または却下するための十分なエビデンスが不足している。
- 開発中の治療薬には、ミノサイクリンフォームやトピカルキノロンであるオゼノキサシンがある。
- 抗生物質耐性菌(MRSA、マクロライド耐性連鎖球菌、ムピロシン耐性連鎖球菌)の有病率増加により、経験的治療の選択肢が変化している。
要点:
- インペチゴは小児に一般的な細菌性皮膚感染症であり、非水疱性と水疱性の2つの主要なタイプが存在し、それぞれ原因菌が異なる。
- 第一選択の治療法は外用抗生物質であり、重症度や外用が困難な場合には特定の経口抗生物質が用いられる。
- 薬剤耐性菌(特にMRSA)の増加は、インペチゴの経験的治療の選択に大きな影響を与えており、耐性菌を考慮した治療薬の選定が必要である。
- 自然療法は現時点では科学的根拠が不足しており、推奨するには至っていない。
- 連鎖球菌感染後糸球体腎炎がインペチゴの最も深刻な合併症として挙げられている。
タイトル: Diagnosis and treatment of impetigo 著者: Charles Cole, John Gazewood
概要:
- 伝染性膿痂疹は、2〜5歳の子どもに最も多く見られる、非常に伝染性の高い表在性皮膚感染症である。
- 非水疱性膿痂疹(膿痂疹伝染性)と水疱性膿痂疹の2つの種類がある。
- 診断は通常、臨床的に行われるが、まれに培養が有用な場合がある。
- 通常は2週間以内に自然治癒し瘢痕を残さないが、治療により不快感を軽減し、美容的な外観を改善し、他の疾患(例:糸球体腎炎)を引き起こす可能性のある病原体の拡散を防ぐことができる。
- 伝染性膿痂疹に対する標準的な治療法はなく、多くの選択肢がある。
- 局所抗生物質であるムピロシンとフシジン酸は効果的であり、経口抗生物質よりも優れている可能性がある。
- 広範囲にわたる疾患の患者には経口抗生物質を考慮すべきである。
- 経口ペニシリンVはめったに効果がない。それ以外では、抗ブドウ球菌ペニシリン、アモキシシリン/クラブラン酸、セファロスポリン、マクロライド系の間に明確な優先順位はないが、エリスロマイシンに対する耐性率は上昇している。
- 局所消毒薬は伝染性膿痂疹の治療には有用ではない。
要点:
- 伝染性膿痂疹は、小児に多く見られる非常に伝染性の高い表在性皮膚感染症であり、主に臨床診断される。
- 治療は、不快感の軽減、美容的改善、および合併症(例:糸球体腎炎)の予防のために重要である。
- 局所抗生物質(ムピロシン、フシジン酸)は有効であり、経口抗生物質よりも推奨される場合がある。
- 経口抗生物質は広範囲の疾患に対して考慮されるが、ペニシリンVは効果が乏しく、エリスロマイシンへの耐性率が増加傾向にある。
- 局所消毒薬は伝染性膿痂疹の治療には効果がない。
タイトル: Treating impetigo in primary care – PubMed 著者: No authors listed, No authors listed.
概要:
- インペチーゴは、主に子供に影響を与える表在性で伝染性の細菌性皮膚感染症であり、プライマリケアで一般的である。
- 英国の一般診療では、インペチーゴ患者の約半数が局所フシジン酸で治療されている。
- しかし、この抗菌薬に対する細菌の耐性が増加しているという問題が指摘されている。
- 本稿では、インペチーゴ患者の治療法について議論することを目的としている。
要点:
- 研究目的・背景:
- 背景: インペチーゴは、子供に多く見られる一般的な細菌性皮膚感染症であり、プライマリケアにおける主要な課題の一つである。
- 問題点: 英国において、広く使用されている局所フシジン酸に対する細菌耐性が増加している。
- 目的: インペチーゴ患者の適切な治療法について議論すること。
- 主要な手法・アプローチ: 情報なし (本文は議論すると述べるのみで、具体的な研究手法は記載されていない)
- 最も重要な結果・知見: 情報なし (具体的な結果や発見は本文に記載されていない)
- 結論・今後の展望: 情報なし (具体的な結論や今後の展望は本文に記載されていない)
タイトル: Impetigo – PubMed 著者: Naomi M. Nardi, Timothy J. Schaefer, Naomi M. Nardi,, Timothy J. Schaefer, Naomi M. Nardi et al., Authors Naomi M. Nardi, Timothy J. Schaefer
概要:
- Impetigoは、表皮の表層に発生する一般的な感染症であり、非常に伝染性が高い。
- 最も一般的にはグラム陽性菌によって引き起こされる。
- 典型的な症状は、黄色の痂皮を伴う紅斑性プラークで、かゆみや痛みを伴うことがある。
- 病変は非常に伝染性が高く、容易に広がる。
- 高温多湿な気候に住む小児に多く見られる疾患である。
- 感染は水疱性または非水疱性の場合がある。
- 通常、顔に影響を与えるが、擦り傷、裂傷、虫刺され、その他の外傷がある体の他のあらゆる部分にも発生しうる。
- 診断は通常、症状と臨床症状のみに基づいて行われる。
- 治療には、外用および経口抗生物質と対症療法が含まれる。
要点:
- Impetigoは、グラム陽性菌が原因で、表皮の表層に生じる非常に伝染性の高い一般的な感染症である。
- 特徴的な臨床症状は、黄色の痂皮を伴う紅斑性プラークで、かゆみや痛みを伴うことがある。
- 高温多湿な気候に住む小児に多く見られ、顔面や外傷部位に発生しやすい。
- 診断は臨床症状に基づいて行われ、治療は局所および経口抗生物質と対症療法が中心となる。
タイトル: 伝染性膿痂疹-最近の動向 著者: 高松赤十字病院 皮膚科部長 池田 政身
概要:
- 本稿は、伝染性膿痂疹の中でも水疱性膿痂疹に焦点を当て、その原因菌(主に黄色ブドウ球菌、特に市中感染型MRSA)、症状、診断、治療、および最近の動向について解説した教育講演の内容をまとめたものです。
- 香川県高松市での臨床研究に基づき、MRSAの検出頻度が減少傾向にあることや、薬剤感受性の変化、地域や施設によるばらつきが示されました。
- MRSAによる膿痂疹の集団発生事例とその対策、および治療における皮膚洗浄の重要性、抗菌薬の適切な選択と耐性菌対策(サイクリング療法など)の必要性が強調されています。
- 今後、既存の抗菌剤を上手に活用し、無駄な耐性菌の出現を予防するための工夫が求められています。
要点:
- 伝染性膿痂疹の大多数を占める水疱性膿痂疹は、メチシリン感受性黄色ブドウ球菌(MSSA)と市中感染型メチシリン耐性黄色ブドウ球菌(MRSA)が主な原因菌である。
- 高松市における2006年から2008年の調査では、MRSAの発生頻度は27.1%から15.9%へと次第に減少傾向を示し、薬剤感受性も年度を追うごとに改善傾向が見られた。
- ゲンタマイシンに対する耐性率はMSSAで52.5%、MRSAで80.1%と高いが、レボフロキサシン、ナジフロキサシン、ミノサイクリン、フシジン酸にはほとんど耐性が認められなかった(フシジン酸は耐性発現報告あり)。
- MRSAによる膿痂疹が集団発生した際には、幼稚園や保育所への介入と、保母・父兄への啓蒙活動が感染拡大防止に極めて有効であった経験が示された。
- 膿痂疹の治療の基本はシャワーによる丁寧な皮膚洗浄と、鼻腔・指爪下の清浄である。内服薬はセフェム系が第一選択となる。
- 外用療法ではゲンタマイシンやバラマイシン軟膏は耐性率が高く、フシジン酸も耐性化しやすいため、ナジフロキサシン等の耐性発現しにくい薬剤の活用や、併用・サイクリング療法が推奨される。
- MRSAによる膿痂疹の増加を防ぐためには、治療効果が見られない場合のMRSA疑い、罹患児の通園・通学制限、プールの禁止の徹底が重要である。
- 新規抗菌剤の登場が少ない現状において、既存の抗菌剤を適切に組み合わせ、交互に使用するなどして耐性菌の出現を抑える工夫が不可欠である。
タイトル: 小児の伝染性膿痂疹の細菌学的 臨症的検討 著者: 古村 速, 竹川 剛, 川崎 浩三, 尾内 一信
概要: 小児の伝染性膿痂疹における原因菌と薬剤感受性、および治療状況の変化を調査した。 近年増加が指摘される市中感染型MRSA (CA-MRSA) の動向と、それに対応する抗菌薬選択の最適化が本研究の焦点である。2回の調査(平成14年度と17年度)を通じて、伝染性膿痂疹の原因菌におけるMRSAの割合が約25%で推移していることを確認し、市中感染症の起炎菌として十分な配慮が必要であることを示した。また、治療指針の策定と適用により、特にMRSA症例における初期治療の成功率が改善したことが示唆された。
要点: ・伝染性膿痂疹の主要な原因菌は黄色ブドウ球菌であり、その約25%がメチシリン耐性黄色ブドウ球菌(MRSA)である。この割合は2回の調査期間(2002年と2005年)で変化はなかった。 ・黄色ブドウ球菌(MSSAおよびMRSA)ともにゲンタマイシン(GM)に対する耐性率が非常に高く、伝染性膿痂疹の治療には適さないことが判明した。 ・MRSAに対しては、ミノサイクリン(MINO)、トリメトプリム/スルファメトキサゾール(ST)、ホスホマイシン(FOM)が良好な感受性を示した。 ・研究者が作成・提示した治療指針(初期治療はβ-ラクタム剤、効果不十分なら培養結果を参考にST、MINO、FOMへ変薬、GMは外用薬も不可など)の適用後、初期治療成功率が第1回調査の69.7%から第2回調査の81.4%へ有意に改善した。特にMRSA検出例の初期治療成功率は29.6%から48%へ向上した。 ・今後は、原因菌の動向、耐性菌の割合、薬剤感受性、SCC-mec型やPVL遺伝子の有無などの継続的な調査が重要である。
タイトル: 24章 細菌感染症 著者: 情報なし
概要:
- 本章は、表皮や粘膜の常在菌あるいは通過菌が皮膚バリア機能の低下部位や創部から侵入して生じる皮膚細菌感染症について解説する。
- 感染の成立は細菌側の要因(菌量、毒性)と宿主の防御機構の相対的な力関係により左右される。
- 皮膚細菌感染症が疑われる場合、細菌培養、同定、薬剤感受性試験による適切な抗菌薬の選択が重要である。
- 本章では、皮膚細菌感染症を急性膿皮症、慢性膿皮症、菌産生毒素による全身性感染症、特殊な臨床像を呈する疾患群の4群に分類し、代表的な疾患を詳述する。
- 急性膿皮症の代表例として、伝染性膿痂疹(とびひ)について、水疱性膿痂疹と痂皮性膿痂疹の2つの病型を中心に、その症状、疫学、病因、鑑別診断、治療について具体的に解説されている。
要点:
- 皮膚細菌感染症は、皮膚バリア機能の破綻部位から常在菌や通過菌が侵入することで生じ、感染の成立には細菌要因と宿主防御機構のバランスが関与する。
- 診断には細菌培養、同定、薬剤感受性試験が不可欠であり、これに基づいた抗菌薬の適切な選択が治療の鍵となる。
- 伝染性膿痂疹(とびひ)は乳幼児に好発し、水疱性膿痂疹と痂皮性膿痂疹に分類され、自家接種により病変が拡大する。
- 水疱性膿痂疹は、黄色ブドウ球菌が産生する表皮剥脱毒素が表皮のデスモグレイン1を障害することで表皮内水疱を形成するという特異的な病因を持つ。
- 痂皮性膿痂疹はA群β溶血性レンサ球菌や黄色ブドウ球菌が原因となり、所属リンパ節の有痛性腫脹や発熱を伴うことがあり、レンサ球菌性の場合は糸球体腎炎の続発に注意が必要である。
- 治療は抗菌薬の全身投与や外用が中心となり、病変部の清潔保持や感染拡大防止のための患者専用タオル使用などの対策も重要である。
