この記事はシクロスポリンを皮膚科領域で検討している患者さん、そのご家族、または医療従事者向けに作成した総合ガイドです。
重症アトピー性皮膚炎や全身療法を必要とする症例での使い方、効果の出方、副作用の注意点、費用や処方の実務までをわかりやすくまとめています。
治療を始めるか迷っている方や、すでにシクロスポリンを使っているが副作用や効果判定で不安のある方に向けて、臨床でよくある疑問に答える内容となっています。
導入:シクロスポリン皮膚科での使い方(保存版)
シクロスポリンは強力なカルシニューリン阻害薬として、移植医療での免疫抑制から発展して皮膚科領域、特に中等度から重度のアトピー性皮膚炎やその他の全身性炎症性皮膚疾患で用いられています。
皮膚科での位置づけは、短期から中期の全身療法であり、外用療法や他の内服療法で十分なコントロールが得られない場合に検討されます。
適切な適応判断と厳重な副作用管理、定期検査を併用することで治療効果を最大化し副作用を最小化するのが臨床上の基本方針です。
導入に当たっては、患者の全身状態、腎機能、血圧、既往歴、併用薬の確認が不可欠です。
このガイドの想定読者と検索意図(アトピー/重症患者・家族・医療者)
本ガイドは次のような読者を想定しています。
重度のアトピー性皮膚炎や広範囲湿疹で治療選択を検討している患者・家族、シクロスポリン導入の適否や副作用管理について知りたい一般医・皮膚科医、看護師や薬剤師といった医療スタッフです。
検索意図としては、シクロスポリンの基礎知識、臨床での用い方(開始量・維持・中止)、副作用管理、費用や保険適用、他薬との相互作用など実務的な情報を求めるケースを想定しています。
専門的なエビデンスや実例も含め、現場で役立つ実践情報を提供します。
本記事で解決する疑問:効果が出るまで・副作用・値段・ネオーラル情報
読者が抱きがちな代表的な疑問に対して本記事は回答を提供します。
例えば『どれくらいでかゆみが改善するのか』『効果が出ない場合はどうするか』『腎障害や高血圧などの副作用はどの程度心配か』『ネオーラルと一般的なカプセルの違いは何か』『費用や保険適用の現実はどうか』といった点です。
さらに、治療開始前に必要な検査項目、投与量の目安、血中濃度や定期検査の頻度、薬剤相互作用の注意点まで実務的なチェックリストを提示します。
最終的には治療判断に役立つ情報を整理して提供することを目的としています。
この記事の読み方
記事はまず基礎知識を示し、その後に実践的な開始〜維持〜中止のフロー、エビデンスと症例の読み方、副作用管理、処方の実務、費用面を順に解説します。
急いで要点だけ知りたい場合は見出しをたどって関心のある項目に飛んでください。
シクロスポリンとは?皮膚科での位置づけと作用機序
免疫抑制剤としての基本:作用機序と阻害剤としての役割
シクロスポリンはカルシニューリンを阻害することでT細胞の活性化を抑え、炎症性サイトカインの産生を減少させる薬剤です。
皮膚科では過剰な免疫反応や慢性炎症が病態の中心となる疾患、特にアトピー性皮膚炎や難治性の乾癬などで用いられ、全身的に炎症を抑える効果があります。
機序上、速やかにかゆみや炎症を軽減することが期待できるため、短期~中期のブリッジ療法として有用です。
一方で免疫抑制薬であるため感染リスクや腎毒性、血圧上昇などの全身副作用に注意が必要です。
治療では効果とリスクのバランスを評価しながら用量調整や検査を行うのが基本です。
製剤の違い:ネオーラル(カプセル・mg表示)・軟膏・内服・外用の特徴
シクロスポリンには経口製剤(ネオーラルなどの油性フォームのカプセル)、点眼や外用など用途に応じた製剤形が存在します。
皮膚科で一般的に用いられるのは内服ネオーラルで、吸収の安定化のために処方が工夫された製剤です。
外用は局所的な使用が主であり、全身性の重症アトピーでは内服が中心になります。
製剤により用量の表記や吸収特性、血中濃度管理の方法が異なるため、具体的な処方時には製剤ごとの注意点を確認することが重要です。
下表は代表的な特徴の比較です。
| 製剤 | 主な用途 | 吸収・特徴 | 注意点 |
|---|---|---|---|
| ネオーラル(経口カプセル) | 全身療法(アトピー、乾癬など) | 吸収調整型でバイオアベイラビリティが比較的安定 | 血中濃度と腎機能の管理が必要 |
| 一般的な経口シクロスポリン(カプセル) | 同上 | 製剤により吸収差あり | 食事や併用薬で血中濃度が変動しやすい |
| 外用(限定的) | 局所療法の補助 | 全身吸収は通常小さい | 重症全身症状には不適 |
適応と対象:アトピー性皮膚炎、全身重症例、外科領域との違い
皮膚科での主な適応は中等度から重度のアトピー性皮膚炎で、外用療法や光線療法、他の全身治療で十分な改善が得られない患者が対象となります。
乾癬やベーチェット病などでも保険適応が認められている場合があり、適応は国やガイドラインで細かく定められています。
外科領域や移植の分野での使用は目的や投与量、長期管理の観点が異なるため、皮膚科的使用では短期から中期の治療期間を想定し、腎機能や血圧の監視を重視します。
妊娠や授乳中の使用は慎重判断が必要です。
皮膚科での使い方(開始〜維持〜中止)の実践手順
投与量と日量の目安(mg/kg換算)と投与スケジュール
皮膚科領域では一般的に体重あたりの投与量で開始と増量を判断します。
多くのガイドラインでは初期投与として2.5〜5mg/kg/日を目安とし、重症例では5mg/kg/日程度まで増量することがあります。
通常は1日1回または1日2回に分割投与し、個々の患者の反応や副作用に応じて2〜4週間ごとに調整します。
長期投与は腎毒性などリスクが上がるため、効果が確認できたら維持量に減量して経過をみることが推奨されます。
具体的な用量設定は患者の年齢、体重、腎機能、併用薬を考慮して担当医が決定します。
効果が出るまでの期間と評価方法(スコア・臨床観察)
シクロスポリンは比較的速やかに効果が現れる薬で、かゆみの改善や皮疹の軽快は通常数日から数週間で実感されることが多いです。
臨床的評価はEASIスコアやIGA、DLQIなどの評価尺度を用いることで客観化できます。
初期効果判定は2〜8週間が目安で、反応不良の場合は投与量の増量や他療法への切替を検討します。
一方で早期改善が見られても長期の再燃リスクがあるため、維持療法や外用の併用計画を立てながら継続的に評価することが重要です。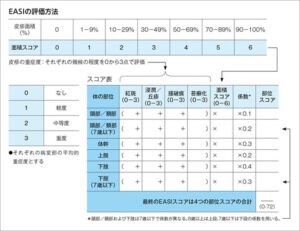


維持療法・減量・中止の判断基準と継続期間の目安
効果が十分得られた場合は最小有効量まで段階的に減量して維持するのが一般的です。
維持療法の期間は個々の症例により異なり、必要最小限の期間での使用が推奨されます。
長期投与は腎障害や高血圧、悪性腫瘍リスクの増加などの懸念があり、通常は数か月から12か月程度を目安に治療効果と副作用を天秤にかけて継続を判断します。
中止の際は急激な停止によるリバウンドを避けるため段階的に減量するか、外用強化や他の全身療法へ移行する計画を立てます。
開始前検査と治療開始時のチェックリスト
治療開始前には以下の項目を必ず確認します。
既往歴(腎疾患、高血圧、感染症の履歴、ワクチン接種歴)、併用薬の確認(CYP3A4阻害薬の有無)、妊娠可能性の確認、基礎検査として血液検査(CBC、肝腎機能、電解質、脂質)、尿検査、血圧測定、感染スクリーニング(HBV/HCV、結核リスク評価など)を行います。
開始後は早期に採血と血圧チェックを行い、予定された頻度でフォローアップを実施する手順を整えておきます。
- 既往歴と併用薬の確認
- 妊娠の有無確認と避妊指導(必要時)
- 基礎検査:腎機能、肝機能、CBC、電解質
- 感染スクリーニング:HBV、HCV、結核の評価
- 血圧の基準値確認と記録
効果の実際:臨床エビデンスと現場で治ったケースの見方
臨床試験・文献で示される効果(改善率・スコア変化)
多数の臨床試験やシステマティックレビューでは、シクロスポリンは中等度〜重度アトピー性皮膚炎において有意な改善を示すことが報告されています。
臨床試験ではEASIやIGAの改善、瘙痒の軽減といった短期効果が示される一方、長期的な再発率や副作用のデータも参照して評価する必要があります。
文献ごとに対象集団や投与量が異なるため、個々のエビデンスをそのまま自分の症例に当てはめるのではなく、対象患者の重症度や合併症を考慮して解釈することが重要です。
臨床での効果解析には無作為化比較試験の結果だけでなく実臨床の症例報告も参考になります。
治った・効かない事例の特徴と原因の整理(薬剤・患者因子)
効くケースの特徴としては、免疫主体の炎症が主因で全身療法が有効であること、治療導入が適切な用量で行われかつ副作用で中断されないケースです。
効かない、または不十分なケースの原因としては、不適切な用量や短期間で中止された、併用薬や食事による吸収低下、別の感染や合併症が悪化因子となっている、あるいは患者の遺伝的・代謝的差異で薬効が出にくいことなどが考えられます。
効果判定では十分な観察期間とスコアリングを行い、非薬物要因(スキンケア、感染、環境因子)も含めて総合的に評価します。
効果を高める実践:ステロイドや外用剤との併用療法
シクロスポリン単独でも効果は期待できますが、外用ステロイドやタクロリムス軟膏などの局所療法を併用することで局所炎症を速やかに抑え、減量・中止後の再燃を予防することが可能です。
保湿やスキンケア指導、外用薬の適切な使用タイミングと部位別の使い分けを併用計画に組み込むことが重要です。
外用療法は副作用リスクが比較的低く、シクロスポリンの全身用量を減らすことで長期的な安全性確保にも寄与します。
ブログや症例報告の読み方と臨床への適用性
症例報告やクリニックのブログには有益な実臨床の知見が含まれますが、個別症例はバイアスが大きいためエビデンスの強さは限定的です。
症例の詳細(年齢、併存疾患、投与量、治療期間、副作用の有無)を確認し、自施設の患者と類似点があるかを検討して参考にしてください。
学術論文やガイドラインと照らし合わせて、個別症例の情報を過信せず、担当医と相談の上で臨床に取り入れることが重要です。
副作用とリスク管理—皮膚科で注意するポイント
主要な副作用:腎障害、血圧上昇、感染、その他の発現例
シクロスポリンで特に注意すべき副作用は腎障害と血圧上昇です。
腎機能低下は投与量依存性であるため、開始前と治療中の定期的な腎機能モニタリングが必須です。
感染リスクの増加、毛包炎や多毛、歯肉肥厚、血中脂質の異常、薬物性高血圧なども報告されています。
稀ではありますが肝障害や神経症状、悪性腫瘍のリスク増加の可能性も示唆されているため長期使用時は注意が必要です。
副作用の早期発見のために臨床症状のみならず定期検査を計画的に行うことが重要です。
高リスク患者の見極め(小児・高齢・既往・ハイリスク状況)
高リスク患者には既往に腎疾患やコントロール不良の高血圧がある人、65歳以上の高齢者、重度の肝疾患や感染症リスクが高い人、妊娠中あるいは妊娠希望がある女性が含まれます。
小児でも年齢による用量調整や成長への影響を考慮して慎重に判断する必要があります。
ハイリスク群ではより頻回の検査と慎重な用量設定、必要ならば他の治療選択肢の検討が必要です。
患者個別のリスクプロファイルを作成して治療前に十分に説明と同意を得ることが推奨されます。
定期検査と血中濃度管理:検査頻度と異常時の対応
開始直後は2週間毎の腎機能・電解質・血圧チェックを行い、安定後は月1回程度のフォローを標準とする施設が多いです。
血中濃度管理(トラフ値やC2測定)は製剤や治療方針により行う場合がありますが、血中濃度が高い場合は速やかに用量調整または中止を検討します。
異常が出現した際は原因(併用薬、脱水、感染など)を評価し、必要に応じて入院管理や腎保護的対応を行います。
検査項目と頻度は患者のリスクに合わせて個別に設計してください。
| 検査項目 | 開始前 | 開始直後(初月) | 維持期 |
|---|---|---|---|
| 血清クレアチニン・BUN | 必須 | 2週間毎 | 月1回 |
| 血圧測定 | 必須 | 毎診察時 | 月1回以上 |
| 血中濃度(必要時) | 場合により | 状況に応じ測定 | 不安定時や併用薬変更時 |
| 肝機能・脂質 | 必須 | 2〜4週間後 | 1〜3ヶ月毎 |
副作用で悪化した時の対処法と中止基準
重大な腎機能障害(クレアチニンの顕著上昇)、持続的な血圧上昇、深刻な感染症や重度の肝障害が認められた場合は速やかに減量または中止を検討します。
中止後も症状や検査値の回復をモニタリングし、必要なら腎泌尿器科や内科に連携します。
軽度の副作用であれば用量調整や支持療法(血圧コントロール、感染治療)で継続できる場合もあります。
中止基準は施設のプロトコールに基づき、患者と合意のうえで判断してください。
処方・薬剤管理と相互作用(当院での実務例)
ステロイドや他薬剤との併用と代謝(酵素阻害・血中濃度上昇の危険)
シクロスポリンはCYP3A4とP-gpを介した代謝経路に関係するため、同経路を阻害する薬剤(一部の抗真菌薬、マクロライド系抗生物質、CYP3A4阻害薬)と併用すると血中濃度が上昇しやすく、腎毒性や他の副作用リスクが増加します。
逆に誘導薬(例:一部の抗てんかん薬、リファンピシン等)は血中濃度を低下させて効果不十分となる危険があります。
ステロイド外用との併用は局所的には頻用されますが、全身薬との併用を考慮する際は全身副作用の増強を念頭に置いて薬剤管理を行います。
薬剤相互作用の具体例:併用禁忌・注意薬(阻害剤・併用薬)
具体的な相互作用薬としては、ケトコナゾールやイトラコナゾールなどの抗真菌薬、クラリスロマイシンやエリスロマイシンといったマクロライド系抗生物質、一部のCa拮抗薬(例:ニフェジピン)、HIV治療薬の一部、グレープフルーツジュースなどが挙げられます。
これらはシクロスポリンの血中濃度を上昇させる可能性があり、併用時は投与量の調整や頻回の濃度・腎機能モニタリングが必要です。
逆にリファンピシンなどの強い誘導薬とは併用を避けるか、代替薬を検討します。
下表は代表的な注意薬の一覧です。
| 薬剤群 | 代表例 | 影響 | 対応 |
|---|---|---|---|
| CYP3A4阻害薬 | ケトコナゾール、クラリスロマイシン | シクロスポリン血中濃度上昇 | 避けるか減量・頻回モニタリング |
| CYP3A4誘導薬 | リファンピシン、カルバマゼピン | 濃度低下で効果不十分 | 代替薬検討 |
| その他 | グレープフルーツ | 食事での濃度変動 | 摂取禁止指導 |
看護・服薬指導:内服管理、服用タイミング、注意点の伝え方
患者教育では服用時間の遵守、食事との関係、相互作用薬の回避、感染症の早期受診、血圧や体重の自己測定と記録の重要性を伝えます。
ネオーラルは製剤により吸収に差があるため医師の指示通りに服用し、処方変更時は薬剤師と情報を共有します。
副作用の初期症状(尿量減少、むくみ、持続する発熱、重度の倦怠感など)が出た場合は速やかに受診するように説明してください。
書面や服薬カレンダーを用いた指導が有効です。
- 服用時間を一定にする
- グレープフルーツは避ける
- 併用薬は医師・薬剤師に必ず申告
- 血圧と体重を定期的に測る
- 発熱や感染症兆候は速やかに受診
当院の処方フロー:初診から継続フォローまでの実例
当院では初診時に適応とリスク評価を行い、必要検査を実施した上で同意取得後に導入します。
初回は低めの用量から開始し、2〜4週間ごとに効果と副作用を評価しながら用量調整を行います。
開始後2週間は血液検査と血圧測定を密に行い、安定後は月1回の通院で検査結果に基づくフォローを継続します。
副作用が疑われる場合は速やかに中止し、必要に応じて専門連携(腎内科、感染症内科)を行います。
患者教育は看護師と医師が担当しており、服薬指導シートを用いて情報提供を徹底しています。
費用・値段・入手方法と保険適用の実情
ネオーラルやカプセルの値段目安と外来での費用負担
シクロスポリンは国の保険適用となる適応がある場合、通常の保険診療として処方されるため患者の自己負担は保険割合に応じます。
具体的な外来費用は投与量とカプセル単価、診療報酬等により変動しますので一概の金額提示は難しいですが、保険適用外での個人輸入や自由診療は高額になることが多く推奨されません。
費用面を心配される場合は、処方前に医療機関の窓口で概算の自己負担額を確認することが重要です。
保険適用、自己負担、有料治療・個人輸入のリスク比較
保険適用がある場合は医療機関での処方が安全かつ経済的ですが、保険適用外の使い方や適応外での使用は自己負担が大きくなり得ます。
個人輸入は品質や用量の保証が不十分で、偽造医薬品や不純物混入のリスクもあり推奨できません。
有料治療として海外製剤を選択する際は国内での安全性監視が働かないため、医師と十分に相談のうえ判断してください。
保険適用の可否は疾患と適応、地域や施設の取り扱いによるため、事前に確認が必要です。
| 入手方法 | メリット | デメリット |
|---|---|---|
| 保険診療での処方 | 品質保証・費用負担軽減 | 適応が限定される場合あり |
| 個人輸入 | 製剤の選択肢が広がる場合あり | 品質・用量の不確実性、法的リスク |
| 自由診療(海外製剤) | 特殊な治療選択可 | 高額・安全性監視が弱い |
費用対効果の考え方:当院での説明例と判断材料
費用対効果の判断では、薬剤費用だけでなくQOL改善、仕事や学業への影響低減、入院や他合併症の回避などトータルのメリットを評価します。
当院では患者の症状スコアや生活機能の改善見込み、副作用管理に必要な検査費用を提示し、概算コストと期待される効果を示して治療方針を決定しています。
経済的負担が問題となる場合は、短期集中的な導入療法を行い、その後は外用中心の維持療法へ移行することも検討します。
FAQ:効かない・悪化・中止したい時の相談ポイント
効かない時の原因と次の選択肢(増量・変更・他療法への切替)
効果不十分の場合の主な原因は投与量不足、吸収低下、併用薬による濃度低下、非薬物因子(感染、スキンケア不良、アレルゲン暴露)などが考えられます。
まずは服薬アドヒアランスと併用薬の確認、必要なら血中濃度の測定を行い、理由に応じて増量、投与方法の変更、他の全身療法(生物学的製剤や光線療法など)への切替を検討します。
増量には副作用リスクが伴うため、リスクとベネフィットを患者と共有して決定します。
内服で悪化した場合の評価ポイント(感染・アレルギー・誤用)
内服後に症状が悪化した場合は薬剤性の悪化(アレルギー反応)、潜在的な感染の悪化、治療開始後の一時的な病変変化かどうかを判断します。
発熱や膿疱化、急速な全身症状の出現があれば感染の可能性を優先的に評価し、必要時は抗菌治療や入院管理を行います。
薬剤性アレルギーが疑われる場合は速やかに中止し、再発防止のために薬剤アレルギーとして記録します。
誤用(用量超過、併用薬の申告漏れ)も確認ポイントです。
小児・成人別のよくある質問:未満年齢の取扱いと注意点
小児では成長や発育への影響、長期安全性に関するデータが成人ほど豊富でないため慎重な適応判断が求められます。
体重あたりの用量設定や用量調整、頻回の検査が必要です。
成人では腎疾患や高血圧など基礎疾患の有無を重視して管理します。
未満年齢の取扱いは国やガイドラインによって異なるため、年齢要件や適応外使用の際は十分な説明とインフォームドコンセントを行ってください。
小児の場合は家族への詳細な服薬指導と迅速な連絡体制を整備することが重要です。
まとめと参考文献・当院の方針
治療検討のチェックリスト:開始前に確認する項目一覧
治療開始前のチェックリストとして以下を確認してください。
疾患の重症度と既往歴、妊娠可能性の確認、基礎検査(腎・肝・血算)、併用薬の確認、感染スクリーニング、患者への副作用説明と同意、フォローアップ体制の確認です。
これらを踏まえて担当医と十分に話し合い、期待値とリスクを共有したうえで治療を開始することが重要です。
下は簡易チェックリストです。
- 適応と重症度の確認
- 基礎検査の実施(腎機能、肝機能、血算)
- 併用薬と生活習慣の確認(グレープフルーツ等)
- 妊娠・授乳の確認と避妊指導
- フォロー検査スケジュールの同意
信頼できる文献・学会誌・参照リンク(臨床・ジャーナル)
信頼できる情報源としては、日本皮膚科学会や各国の皮膚科学会ガイドライン、査読付ジャーナル(Journal of Allergy and Clinical Immunology、British Journal of Dermatologyなど)、および各種システマティックレビューが挙げられます。
臨床データや用量に関する推奨はガイドラインに基づき更新されるため、常に最新の学会情報や総説に当たることが重要です。
患者向けの解説は公的機関や大学病院の情報も参照に適しています。
当院の方針と相談窓口:相談から開始までの流れ(予約・受診の目安)
当院ではシクロスポリン導入を検討する際、初診での適応評価と検査予約、同意取得、開始後の厳密なフォローを一貫して行っています。
初診は予約制で、導入を本格的に検討する場合は事前に基礎検査を行っていただきます。
相談窓口は公式ラインおよび電話相談で対応しており、受診後の検査結果に基づき担当医が治療計画を提示します。
治療を検討される方はまず当院外来にお問い合わせください。
