画像でわかるマダニに噛まれた跡と治し方完全ガイド
 山や公園で過ごした後、見慣れない虫刺されに「これってマダニ?」と不安になった経験はないでしょうか。痛みやかゆみがほとんどないため発見が遅れがちですが、その小さな噛み跡は、SFTS(重症熱性血小板減少症候群)のような命に関わる病気のサインかもしれません。
山や公園で過ごした後、見慣れない虫刺されに「これってマダニ?」と不安になった経験はないでしょうか。痛みやかゆみがほとんどないため発見が遅れがちですが、その小さな噛み跡は、SFTS(重症熱性血小板減少症候群)のような命に関わる病気のサインかもしれません。
無理に引き抜く、潰すといった自己判断による誤った対処は、かえって感染症のリスクを高めるため非常に危険です。
この記事では専門医監修のもと、写真でわかる噛み跡の見分け方から、絶対にしてはいけないNG行動、そして万が一の時の正しい対処法までを完全網羅。正しい知識で、あなたと大切な家族の健康を守りましょう。
【写真で比較】マダニに噛まれた跡の特徴と見分け方
(形成外科専門医・美容外科専門医(JSAPS)Re:Birth Clinic NAGOYA監修)
山や公園など、自然が豊かな場所で過ごした後に見慣れない虫刺されを見つけ、「これはマダニだろうか?」と心配になった経験はありませんか。
マダニは、時に命に関わる重篤な感染症を媒介することがあります。そのため、噛まれた跡の特徴を正しく知り、早期に適切に対処することが非常に重要です。
ここでは、写真と比較しながらマダニの噛み跡の特徴と見分け方を、皮膚の専門家である形成外科・美容外科の専門医が詳しく解説します。
時系列で見る噛み跡の変化(直後・数日後・治りかけ)
マダニの噛み跡は、時間の経過とともに様子が変化します。ご自身の症状と見比べて、冷静に判断するための参考にしてください。
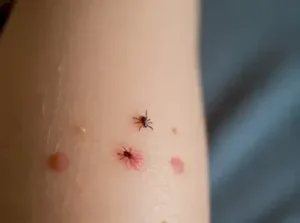
【噛まれた直後~吸血中】 マダニは唾液に麻酔のような成分を含んでいるため、噛まれても痛みやかゆみを感じることはほとんどありません。そのため、数日間気づかないことも珍しくないのです。
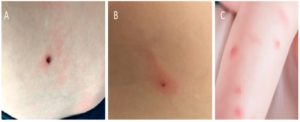
- 見た目 皮膚に黒ゴマや小さなイボのようなものが付着して見えます。これが吸血しているマダニの本体です。
- 大きさ 吸血前は3mm程度と小さいですが、血を吸うとパンパンに膨れあがり、1cmを超えることもあります。
- 期間 一度皮膚に食いつくと、数日から長い場合は1~2週間もの間、吸血を続けます。
【数日後(マダニが離れた後)】 マダニが自然に離れた後、あるいは取り除いた後には、以下のような皮膚症状が現れることがあります。
- 紅斑(こうはん) 噛まれた跡が赤く腫れたり、硬いしこりになったりします。日本の調査では、必ずしも目立つ紅斑ができるわけではありません。しかし、人によってはマダニの唾液成分へのアレルギー反応として、直径5cmを超える大きな赤い発疹(tick-associated rash illness)が見られることもあります。
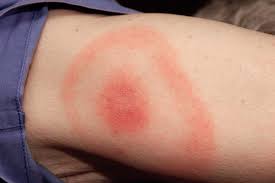
- 遊走性紅斑(ゆうそうせいこうはん) もしマダニからライム病に感染した場合、数日~数週間後に特徴的な皮膚症状が現れることがあります。噛まれた場所を中心に円が徐々に外側へ広がっていくような、二重丸の紅斑です。ただし、ライム病であってもこの特徴的な紅斑が出ないケースも多く、多様な症状を示すことが知られています。
【治りかけ】 赤みや腫れは徐々に引いていきますが、かゆみや色素沈着がしばらく残ることがあります。もし、マダニの口器(こうき)が皮膚の中に残ってしまうと、炎症が長引いたり、硬いしこりになったりする原因になります。噛まれた跡が傷跡として残らないか心配な方は、ぜひ当院にご相談ください。
蚊・ブヨ・ノミなど他の虫刺されとの画像比較
マダニの噛み跡は他の虫刺されと間違えやすいですが、症状の出方に下記のような違いがあります。
| 虫の種類 | 主な症状 | 特徴 |
|---|---|---|
| マダニ | 吸血中は痛み・かゆみが少ない。数日後に赤み、腫れ、しこり。感染症により発熱なども。 | 黒い虫体が数日間、皮膚に固着している。無理に取ると口器が残る。ライム病の遊走性紅斑など特徴的な皮疹が出ることも。 |
| 蚊 | 刺された直後から強いかゆみ。ぷっくりと赤く腫れる。 | 数時間で症状がピークになり、1~2日で治まることが多い。 |
| ブヨ(ブユ) | 半日~1日後から激しいかゆみと赤く硬い腫れ。時に水ぶくれになる。 | 症状が1~2週間と長く続くことがある。中心に出血点が見られることも。 |
| ノミ | 主に足(膝から下)に、非常に強いかゆみを伴う赤い発疹が複数できる。 | 刺された跡が2~3個かたまってできることが多い。 |
| ケムシ | 触れた直後~数時間後にピリピリした痛みと強いかゆみ。細かい赤いブツブツが広範囲に出る。 | 直接触れなくても、風で飛んできた毒針毛(どくしんもう)で発症する。 |
マダニを見分ける最大のポイントは、「痛みやかゆみがなく、虫本体が長時間皮膚にくっついている」点です。もし虫本体が見当たらなくても、噛み跡の中心に黒い点(刺し口)が見える場合はマダニの可能性を考えましょう。
痛み・かゆみ・腫れなど初期症状のセルフチェックリスト
「これってマダニ?」と思ったら、以下の項目をチェックしてみてください。
- □ 山や草むら、畑などに行った後、皮膚に黒い点やイボのようなものがある
- □ 虫刺されのような跡があるが、刺された時の記憶がない
- □ 虫刺されの跡に、痛みやかゆみをほとんど感じない
- □ 赤い発疹の中心に、黒いカサブタのような「刺し口」が見える(日本紅斑熱のサインの可能性があります)
- □ 噛まれた部分を中心に、じわじわと円状に広がる赤い発疹がある(ライム病のサインの可能性があります)
- □ 噛まれた跡の周りが、硬いしこりのようになっている
- □ 数日経ってから、原因不明の発熱、だるさ、頭痛、吐き気などの全身症状が出てきた
1つでも当てはまる場合は、マダニに噛まれた可能性があります。特に発熱などの全身症状は感染症のサインかもしれませんので、様子を見ずに速やかに医療機関を受診することが大切です。
【Q&A】
Q. マダニに噛まれたら、かゆみは全くないのですか? A. 吸血中は麻酔成分によりかゆみを感じないことが多いですが、マダニが離れた後や、体の反応によってはかゆみが出ることがあります。また、繰り返しマダニに噛まれると、唾液中の成分に体がアレルギー反応を起こし、強いかゆみや蕁麻疹(じんましん)が出ることがあります。
最近では、これが牛肉や豚肉などに含まれる「α-Gal(アルファガル)」という糖質へのアレルギー(α-Gal症候群)を引き起こす可能性も指摘されています。原因不明の消化器症状や蕁麻疹が、実はマダニ刺咬をきっかけとした食物アレルギーだったというケースも報告されています。
皮膚に残ったマダニの口器(黒い点)の見つけ方
マダニを自分で無理に引き抜こうとすると、ノコギリの刃のようにギザギザした口器(こうき)が皮膚の中に残ってしまうことがあります。
【口器の見つけ方と特徴】 残った口器は、肉眼では非常に小さな「黒い点」や「トゲが刺さったような点」に見えます。
- 拡大して観察する スマートフォンのカメラのズーム機能や拡大鏡で噛まれた跡の中心部をよく見てみましょう。
- 指で触れてみる 噛み跡をそっと指でなぞると、チクチクとした異物感や、小さな硬いしこりとして感じられることがあります。
- 長引く炎症 通常の虫刺されなら治まるはずの時期を過ぎても、赤みや腫れ、じゅくじゅくした感じが続く場合は、異物である口器が残っている可能性があります。
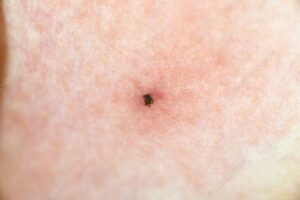
口器が残ると、体はそれを異物と認識して攻撃し続けるため、炎症が長引いて化膿したり、肉芽腫(にくげしゅ)という硬いしこりを形成したりする原因となります。
口器を確実に取り除くには、局所麻酔をして皮膚ごと切除する方法が最も信頼性の高い方法です。ご自身で取り除くのは難しく、かえって皮膚を傷つける恐れがあるため、口器が残っている疑いがあれば、速やかに当院のような皮膚科・形成外科を受診してください。
(この記事は形成外科専門医・美容外科専門医(JSAPS)Re:Birth Clinic NAGOYA 院長が監修しています。)
マダニに噛まれた後の正しい対処法と受診の目安
山歩きやキャンプの後、体に黒いゴマのようなものを見つけ、「もしかしてマダニ?」と不安になるかもしれません。
マダニに噛まれたと気づいた時、大切なのは慌てず、冷静に、そして正しく対処することです。間違った自己処理は、かえって感染症のリスクを高めることがあります。マダニの除去から病院受診のタイミングまで、正しい知識でご自身とご家族の健康を守りましょう。
絶対にやってはいけないNG行動とその科学的理由
マダニが皮膚に食いついているのを見つけると、パニックになり、とっさに取ってしまいたくなるかもしれません。しかし、以下の行動は非常に危険ですので、絶対に行わないでください。
指や爪で無理やり引き抜く、潰す
- 科学的な理由 マダニの体をつまんで圧迫すると、病原体を含む唾液や体液が体内へ逆流しやすくなります。これにより、SFTS(重症熱性血小板減少症候群)などの感染症にかかるリスクが上がってしまいます。
マダニの体に火を近づける、殺虫剤をかける
- 科学的な理由 熱や化学物質の刺激でマダニが驚き、より深く皮膚に潜ろうとしたり、体液を逆流させたりする恐れがあります。また、ご自身の皮膚をやけどしたり、傷口から薬剤が吸収されたりする危険も伴います。
民間療法を試す(お酢やワセリンを塗るなど)
- 科学的な理由 マダニを窒息させて取ろうとする方法ですが、効果は科学的に証明されていません。除去が遅れる間に、マダニから病原体が注入され続ける可能性があります。
【Q&A】 Q. なぜマダニの口の部分だけが残るといけないのですか? A. マダニの口器(こうき)は、のこぎりのようにギザギザしており、セメントのような物質で皮膚に固着されています。無理に引き抜くと、この口器だけが皮膚の中に残ることがあります。体は残った口器を「異物」と認識して攻撃し続けるため、長期間にわたって炎症を起こし、痛みを伴う硬いしこり(異物性肉芽腫)の原因になることがあります。
自分でできる安全なマダニの取り方と除去後のケア
マダニの除去は、医療機関(皮膚科や形成外科)で行うのが最も安全で確実です。日本のマダニに関する専門家の間でも、局所麻酔をして皮膚ごと切除する方法が最も信頼性が高いとされています。
しかし、すぐに受診できない場合の応急処置として、以下の方法があります。
【準備するもの】
- 先の細いピンセット(マダニ除去専用の器具が望ましい)
- 消毒用アルコール
- 取り除いたマダニを入れる密閉容器(チャック付きの袋など)
【安全な取り方の手順】
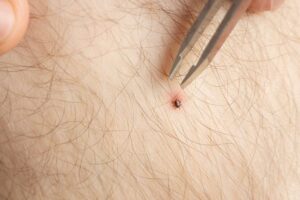
- 道具と手を消毒する まず、ピンセットとご自身の手をアルコールでしっかり消毒します。
- 口元をしっかり掴む マダニの膨らんだ胴体ではなく、皮膚に最も近い「口器(頭のように見える部分)」をピンセットで根本から挟みます。
- 垂直にゆっくり引き抜く 皮膚に対してまっすぐ垂直になるように、ゆっくりと、一定の力で引き抜きます。この時、絶対にねじったり、強く引っ張ったりしないでください。
- 傷口を消毒する マダニが取れたら、噛まれた部分を石鹸と流水でよく洗い流し、消毒用アルコールで消毒します。
- マダニを保管する 取り除いたマダニは、潰さずに密閉容器に入れましょう。万が一、後で体調が悪くなった場合、原因を特定する重要な手がかりになります。
【Q&A】 Q. ピンセットがない場合はどうすればいいですか? A. 毛抜きや指で代用すると、マダニの体をつぶして病原体を逆流させたり、口器を残したりするリスクが非常に高いため避けてください。適切な道具がない場合は、無理に自分で取ろうとせず、できるだけ早く医療機関を受診しましょう。
発熱や倦怠感は危険なサイン?病院へ行くべき症状
マダニを無事に取り除けても、安心はできません。本当に注意すべきは、マダニが媒介する感染症です。噛まれてから数日から2週間ほどの「潜伏期間」を経て、症状が現れることがあります。以下のような症状に気づいたら、すぐに医療機関を受診してください。
【すぐに病院へ行くべき症状チェックリスト】
| 症状の種類 | 具体的な症状 |
|---|---|
| 全身の症状 | ・38℃以上の急な発熱 ・原因不明の強いだるさ(倦怠感) ・頭痛、筋肉痛、関節痛 ・吐き気、嘔吐、下痢、腹痛 |
| 皮膚の症状 | ・噛まれた場所が赤く腫れ、その周りに円形の赤い発疹が広がる(遊走性紅斑:ライム病のサインの可能性) ・噛まれた場所に黒いかさぶた(刺し口:日本紅斑熱のサインの可能性)ができる ・全身に原因不明の赤い斑点や発疹が出る |
| その他の症状 | ・リンパ節の腫れ ・意識がもうろうとする、けいれん |
これらの症状は、SFTSやライム病、日本紅斑熱といったマダニ媒介感染症のサインかもしれません。治療が遅れると重症化する恐れがあるため、早期発見・早期治療が非常に重要です。
【Q&A】 Q. 症状がなくても受診した方がいいですか? A. はい。マダニに噛まれた場合は、特に症状がなくても一度医療機関を受診することをお勧めします。口器が残っていないかなどを専門医に確認してもらうことで、後の皮膚トラブルを防げます。また、噛まれた日付や状況を医師に伝えておくことで、万が一感染症を発症した際にスムーズな診断につながります。
何科を受診すべきか?皮膚科・内科・小児科の選び方
マダニに噛まれた時、どの病院の何科に行けばよいか迷うかもしれません。状況に応じて適切な診療科を選びましょう。
| 状況 | 推奨される診療科 | 主な役割・理由 |
|---|---|---|
| マダニが皮膚に付いている状態 | 皮膚科・形成外科 | **最も推奨されます。**安全かつ確実にマダニを除去できます。特に形成外科では、局所麻酔をして皮膚ごと切除する方法で、口器を残さずきれいに取り除くことが可能です。 |
| 自分で除去したが、跡が心配な場合 | 皮膚科・形成外科 | 口器が残っていないかの確認や、噛まれた跡の炎症に対する治療(塗り薬など)を行います。傷跡が残らないか心配な場合もご相談ください。 |
| 発熱やだるさなどの全身症状がある | 内科(感染症内科) | マダニ媒介感染症が疑われるため、血液検査などの詳しい検査と全身的な治療(飲み薬など)が必要になります。 |
| お子さまが噛まれた場合 | 小児科・皮膚科 | まずはかかりつけの小児科医に相談するのが安心です。必要に応じて皮膚科など専門の科を紹介してもらえます。 |
| 夜間・休日の場合 | 救急外来 | まずは電話で「マダニに噛まれた」と伝え、対応可能か確認してから受診しましょう。 |
マダニに噛まれてご不安な場合は、まず皮膚科か形成外科を受診するのが一般的です。 当院では、形成外科専門医がマダニの除去から傷跡のケアまで一貫して対応しております。無理にご自身で除去しようとせず、ぜひ一度ご相談ください。
【Q&A】 Q. 除去したマダニは病院に持っていくべきですか? A. はい、可能であれば持参してください。チャック付きのビニール袋などに入れて持参いただけると、マダニの種類を特定するのに役立ち、リスクの高い感染症を推測する手がかりになる場合があります。
(この記事は形成外科専門医・美容外科専門医(JSAPS)が監修しています。)
マダニ媒介感染症の全知識と確実な予防策
マダニに噛まれても、痛みやかゆみを感じることは少ないです。そのため、気づかないうちに数日間も吸血されていることも珍しくありません。
しかし、マダニはただ血を吸う厄介な虫というだけではありません。ウイルスや細菌を体内に保有している場合、吸血を通じて人に感染症をうつすことがあります。
海外では、後遺症を残す可能性のあるダニ媒介脳炎(TBE)の発生が増加し、公衆衛生上の大きな問題となっています。日本でも油断はできません。大切なのは、マダニが媒介する感染症を正しく知り、適切な予防策でご自身とご家族の健康を守ることです。
注意すべき3大感染症(SFTS・ライム病・日本紅斑熱)の症状と潜伏期間
日本国内で特に注意が必要なマダニ媒介感染症は、主に3つあります。それぞれ症状が現れるまでの期間(潜伏期間)や特徴が異なります。マダニに噛まれた可能性がある場合、その後数週間は体調の変化に細心の注意を払うことが重要です。
| 感染症名 | 潜伏期間 | 主な症状と特徴 |
|---|---|---|
| 重症熱性血小板減少症候群 (SFTS) | 6~14日 | ・突然の38℃以上の高熱 ・吐き気、嘔吐、腹痛、下痢などの消化器症状 ・強い倦怠感、筋肉痛、頭痛 ・重症化すると血が止まりにくくなり、意識障害をきたすこともある ・致死率が高く、特効薬がないため早期の対症療法が鍵となる |
| ライム病 | 数日~数週間 | ・遊走性紅斑(噛まれた場所を中心に円状に赤みが広がる) ・インフルエンザに似た症状(発熱、頭痛、倦怠感) ・放置すると、顔面神経麻痺や心臓、神経系の症状に進行することがある |
| 日本紅斑熱 | 2~8日 | ・高熱、頭痛、倦怠感 ・米粒大の赤い発疹が手足から全身に広がる ・刺し口(噛まれた中心部に黒いかさぶたができる)が見られることが多い |
これらの感染症は、初期症状が風邪とよく似ているため見過ごされがちです。しかし、治療が遅れると重症化するリスクがあるため、少しでも疑わしい場合は速やかに医療機関を受診してください。
【Q&A】 Q. マダニに噛まれたら、必ず感染症になりますか? A. いいえ、すべてのマダニが病原体を持っているわけではありません。スペインの研究でも、マダニの種類によって病原体の保有率は大きく異なることが示されています。しかし、外見で病原体の有無を見分けることは不可能です。「リスクはゼロではない」と考え、噛まれた後の体調管理と、不安な場合は医療機関への相談が非常に重要になります。
病院で行われる検査と治療法(塗り薬・飲み薬)
マダニに噛まれたことに気づいたら、自己判断で様子を見ず、当院のような皮膚科・形成外科を受診してください。
■病院で行うこと
マダニの確実な除去 最も重要な処置です。残った口器は異物として体内に残り、長引く炎症やしこりの原因となります。医療機関では専用の器具で安全に除去します。場合によっては、局所麻酔をして皮膚ごと小さく切除する方法が最も確実です。
検査 発熱などの全身症状がある場合や感染症が疑われる場合、血液検査を行います。白血球や血小板の数、肝臓の機能などを調べ、原因となっている病原体を特定するための手がかりを探します。
治療
- 感染症の治療(飲み薬) ライム病や日本紅斑熱には、テトラサイクリン系などの抗菌薬(細菌を殺す薬)が有効です。早期に適切な治療を開始することが、重症化を防ぐ上で極めて重要です。
- 対症療法 SFTSやダニ媒介脳炎のように特効薬がない感染症の場合は、入院の上で、発熱や脱水など、今出ている症状を和らげるための治療(対症療法)が中心となります。
- 噛み跡のケア(塗り薬) 噛まれた部分の赤みや腫れといった炎症を抑えるために、ステロイド外用薬などが処方されることがあります。
服装と虫除けスプレー(忌避剤)の正しい選び方と使い方
マダニ感染症の最も効果的な対策は、言うまでもなく「噛まれない」ことです。アウトドア活動の際は、服装と虫除けスプレー(忌避剤)を正しく使い、マダニを徹底的にブロックしましょう。
■マダニを防ぐ服装のポイント
- 肌の露出をなくす 長袖、長ズボンを着用し、シャツの裾はズボンの中へ、ズボンの裾は靴下や長靴の中へ入れ、物理的にマダニの侵入経路を断ちます。
- 明るい色の服を選ぶ 黒っぽいマダニが服に付着しても発見しやすくなります。
- 首元・頭・足元を守る 帽子をかぶり、首にはタオルを巻くかハイネックの服を。サンダルは避け、足を完全に覆う靴を選びましょう。
■虫除けスプレー(忌避剤)の選び方と使い方 米国の調査では、マダニ予防策として忌避剤の使用が最も一般的であったと報告されています。
- 有効成分で選ぶ
- ディート 多くの虫に効果が期待できますが、濃度によっては12歳未満のお子さまへの使用に制限があるため、製品表示を必ず確認してください。
- イカリジン 年齢による使用制限がなく、お子さまにも使いやすい成分です。
- 正しい使い方 肌が出ている部分はもちろん、服や靴、帽子のうえからもスプレーすることが大切です。汗をかいたらこまめに塗り直しましょう。顔に塗る際は、一度手に取ってから伸ばしてください。
アウトドア後に行うべき衣服と体のチェックポイント
野山から帰宅した際は、マダニを家の中に持ち込まないこと、そして体に付着していないか確認することが最後の砦となります。
■帰宅後にすぐ行うこと
- 家に入る前に 玄関先で衣服やカバンなどをよくはたき、マダニを払い落とします。ペットを連れている場合は、ペットの体もチェックしましょう。
- 衣服の処理 すぐに脱いで洗濯機に入れるか、ビニール袋に入れて口を固く縛ります。60℃以上の乾燥機にかけると、マダニを死滅させる効果が期待できます。
- すぐに入浴・シャワー 体をよく洗い流しながら、全身にマダニが付いていないか、くまなくチェックします。研究によると、マダニに噛まれた自覚がないケースも多いため、症状がなくても必ず確認する習慣をつけましょう。
■体のチェックポイントリスト マダニは、皮膚が薄く柔らかい部分や、服に隠れて湿気のある場所を好みます。以下の部位は特に念入りに確認してください。
- 髪の生え際、頭皮
- 耳の後ろ
- わきの下
- 腕や足の付け根(股間)
- ひざの裏
- おへそ、ベルトの周り
- 下着で隠れる部分
もしマダニが皮膚に食い込んでいるのを見つけても、決して慌てて自分で取ろうとしないでください。口器が皮膚に残り、後々のトラブルの原因となります。速やかに当院のような医療機関を受診してください。
まとめ
今回は、マダニに噛まれた跡の見分け方から、正しい対処法、そして危険な感染症まで詳しく解説しました。
マダニに気づいた時、一番大切なのは「慌てて自分で取らない」ことです。無理に引き抜こうとすると、かえって病原体の注入リスクを高めたり、口器が皮膚に残って後々のトラブルの原因になったりします。もし噛まれてしまったら、できるだけ早く皮膚科や形成外科を受診しましょう。
また、噛まれた後に発熱やだるさといった体調の変化があれば、それは危険な感染症のサインかもしれません。少しでもおかしいと感じたら、様子を見ずに内科などを受診してください。
この記事を参考に正しい知識で冷静に対処し、アウトドア活動では予防を徹底して、ご自身とご家族の健康を守りましょう。
参考文献
- Parfut A, Hoellinger B, Martin-Latil S, Grisard M, Augereau O, Gregorowicz G, Hansmann Y, Denis J and Velay A. “Tick-borne encephalitis, an emerging disease in Europe: State of the art, perspectives and future challenges.” Virologie (Montrouge, France) 29, no. 6 (2025): 411-429.
- Awosika A and Balaji P. “Misdiagnosis of alpha-gal syndrome as non-celiac gluten sensitivity or lactose intolerance: A diagnostic blind spot for clinicians.” World journal of gastroenterology 32, no. 3 (2026): 116350.
- “ライム病:紅斑だけではない”
- Rao S, Rathore SS, Goyal RM, Narakornpichit A, Karkra R, Al-Khazraji A and Grover M. “Understanding Alpha-Gal Syndrome: A Systematic Review and Meta-Analysis of Clinical Manifestations and Outcomes.” Neurogastroenterology and motility 38, no. 1 (2026): e70245.
- Hoellinger B, Parfut A, Grisard M, Martin-Latil S, Denis J, Augereau O, Gregorowicz G, Martinot M, Hansmann Y and Velay A. “Tick-borne encephalitis: An ancient pathology, but a current emergence in Europe.” Infectious diseases now 56, no. 1 (2026): 105187.
