【医師監修】爪の白濁はカンジダ?症状と見分け方【写真付き】

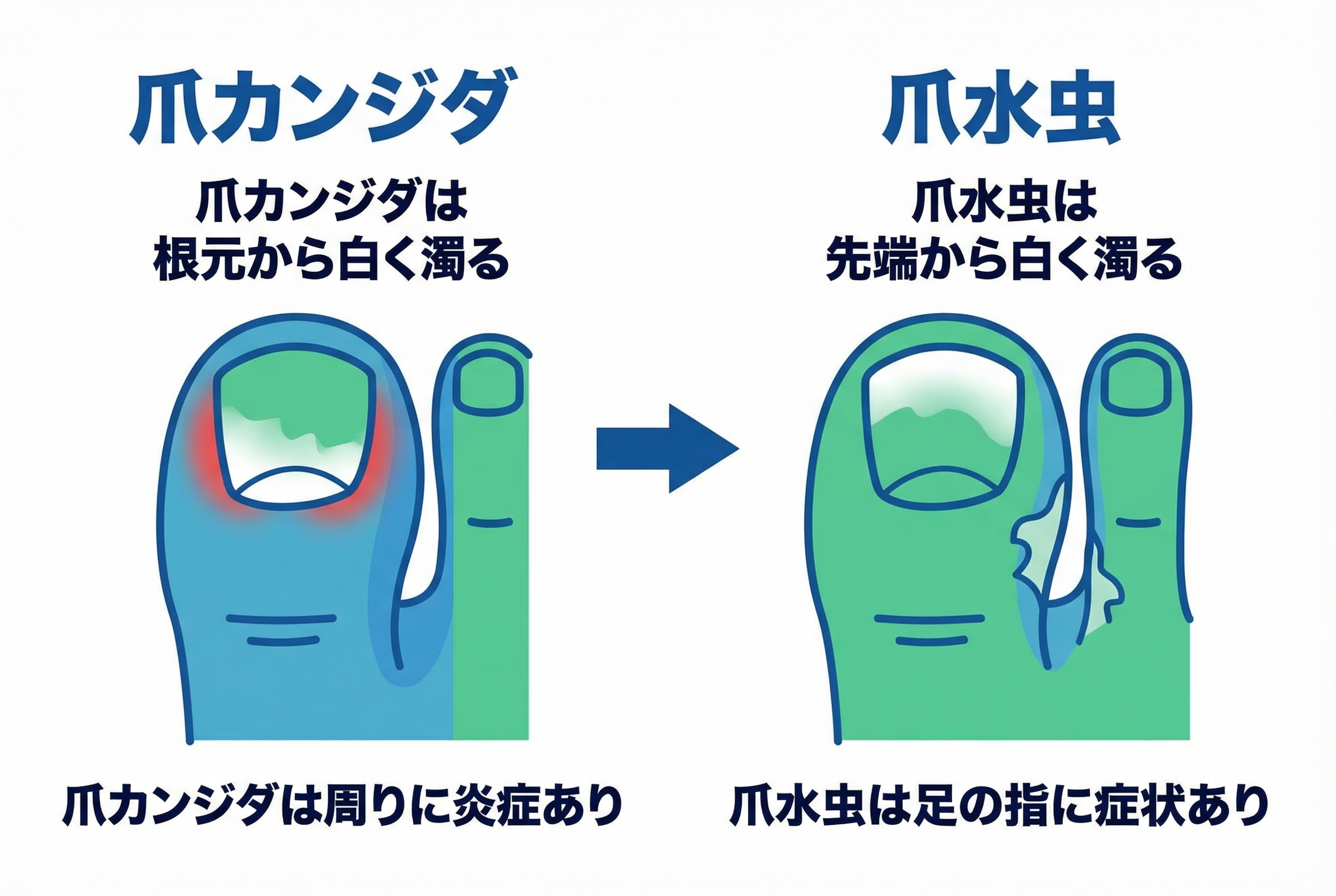
「爪が白く濁ってきた…これって水虫?」その不安、放置しないでください。見た目がよく似ていても、原因菌が全く違う「爪カンジダ症」の可能性があります。実は、爪カンジダは「根元から」、水虫は「先端から」白くなるという決定的な違いがあるのです。
もし見立てを間違え、市販の水虫薬を使ってしまうと効果がないばかりか、かえって症状を悪化させることも。最近では従来とは異なる種類の菌が増えているという報告もあり、自己判断は非常に危険です。
この記事では、医師監修のもと、爪カンジダと爪水虫を見分ける3つのチェックポイントや、正しい治療法を写真付きで徹底解説します。あなたの爪が送るサインを見逃さず、適切なケアを始めるための一歩にしてください。
この爪の白さ、カンジダ?写真で見る初期症状と進行例
「爪が白くなっている…もしかして病気?」 その不安、よくわかります。爪の色の変化は、身体が送る大切なサインの一つです。
特に「爪カンジダ症」は、見た目に特徴的な変化が現れます。ご自身の爪の状態と見比べながら、どんな症状があるのか、初期段階から進行した場合まで詳しく見ていきましょう。
爪が白く濁り、厚くなる
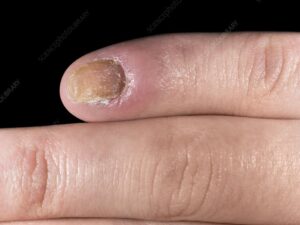
爪カンジダ症の代表的な変化が、爪の白濁です。爪が白く濁ったり、黄色っぽく変色したりします。
最初は爪の一部から始まりますが、放っておくと徐々に濁りの範囲が広がっていきます。
同時に、爪が分厚く硬くなるのも特徴です。これは、爪の下で増殖したカンジダ菌が、爪の主成分である「ケラチン」というタンパク質を変性させてしまうために起こります。専門的には「爪甲下角質増殖(そうこうかかくしつぞうしょく)」と呼び、爪の下の皮膚(角質)が異常に厚くなった状態を指します。
厚くなった爪はもろくなるため、爪切りで切ろうとすると、ボロボロと崩れるように欠けてしまうことも少なくありません。
最近の研究では、爪カンジダ症の原因菌として、従来多かったCandida albicansという菌に代わり、Candida parapsilosis(カンジダ・パラプシローシス)といった種類の菌が増えていることがわかっています。このC. parapsilosisは、特に爪の肥厚や断片化といった症状を引き起こしやすいと報告されています。
爪の表面に凹凸や溝ができる
健康な爪の表面は、なめらかでツルッとしています。 しかし、爪カンジダ症になると表面のなめらかさが失われ、デコボコとした凹凸や、横方向に走る溝(横溝)が目立つようになります。
これは、爪の根元にある「爪母(そうぼ)」という、いわば“爪を作る工場”が、カンジダ菌による炎症でダメージを受けてしまうためです。
工場が正常に稼働できなくなると、作られる爪も不均一になり、表面の凹凸や溝となって現れるのです。このように、カンジダ菌の感染が爪全体の変形(爪ジストロフィー)を引き起こすことは珍しくありません。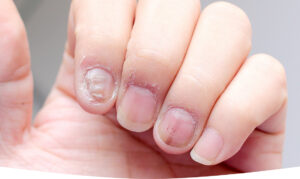
特に、次にご説明する爪の周りの炎症(爪囲炎)を伴う場合に、爪の変形は起こりやすくなります。
爪の周りが赤く腫れて痛む(爪囲炎)
爪カンジダ症と、よく似た病気である爪水虫(爪白癬)を見分ける上で、非常に重要なポイントがあります。それが、爪の周りの皮膚に起きる炎症です。
爪カンジダ症では、「爪囲炎(そういえん)」と呼ばれる症状を伴うことが多く、これは爪水虫にはほとんど見られない特徴です。
具体的には、爪の根元や両サイドの皮膚がぷくっと赤く腫れあがり、押すとジンジンとした痛みを感じます。また、爪を細菌などから守る「甘皮」が剥がれたり、なくなったりするのも特徴的なサインです。
カンジダによる爪の感染症は、このような慢性的な爪囲炎と関連して発症することが典型的であるとされています。特に、水仕事や調理などで指先をよく使う方は、指先が常に湿った状態になりやすく、爪囲炎を繰り返しやすいため注意が必要です。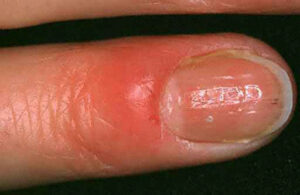
悪化すると爪が剥がれる、または膿が出ることも
治療をせずに放置してしまうと、症状はさらに進んでしまう可能性があります。
爪の変形や肥厚がひどくなると、爪が先端や横から浮き上がり、下の皮膚(爪床)から剥がれてしまう「爪甲剥離症(そうこうはくりしょう)」という状態になることがあります。
爪と皮膚の間にできた隙間には汚れが溜まりやすく、さらに症状を悪化させる温床にもなりかねません。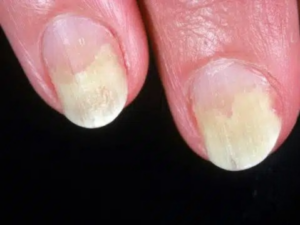
また、爪囲炎が悪化して傷口から細菌が入り込む「二次感染」を起こすと、黄色い膿がたまり、ズキズキと脈打つように強く痛むことも。
非常にまれなケースですが、処置後にカンジダ菌が原因で治りにくい潰瘍(かいよう:皮膚が深くえぐれた状態)になってしまったという報告もあります。
気になる症状があれば、自己判断で様子を見ずに、できるだけ早く皮膚科を受診してください。
爪水虫(爪白癬)との見分け方セルフチェック
爪の白い濁りを見つけると、「これは水虫?それとも別の病気?」と不安になりますよね。
爪カンジダと爪水虫(爪白癬)は、見た目は似ていても原因菌が全くの別物。そのため、治療薬も当然異なります。もし見立てを間違えて市販薬などを使ってしまうと、効果がないばかりか、かえって症状をこじらせてしまうことも少なくありません。
あくまで目安ですが、受診前にご自身の症状を整理するヒントとして、3つのチェックポイントをご紹介します。最終的な診断は、皮膚科で菌の種類を特定して初めて確定することを覚えておいてください。
白くなる場所の違い(根元 vs 先端)
まず、爪のどの部分から白くなってきたか、じっくり観察してみてください。症状が始まる場所には、それぞれの菌の性質による特徴が現れます。
爪カンジダの場合 爪の**根元(生え際)**や両サイドから白く濁ったり、色が変化したりするのが典型です。 なぜなら、爪カンジダは爪の周りの皮膚で起きた炎症(爪囲炎)から始まり、爪をつくる工場である「爪母(そうぼ)」に影響を及ぼすことが多いからです。
爪水虫(爪白癬)の場合 爪の先端や、爪の側面から白や黄色っぽく濁り始め、徐々に根元に向かって広がっていきます。 これは、足の指の間などに潜んでいた水虫菌(白癬菌)が、爪の先端のわずかな隙間から侵入してくるケースが多いためです。
| 爪カンジダ | 爪水虫(爪白癬) | |
|---|---|---|
| 白くなり始める場所 | 爪の根元(生え際) | 爪の先端や側面 |
| 色の変化 | 白く濁る | 白~黄色っぽく濁る |
このように、症状が「根元から」なのか「先端から」なのかは、見立てを立てる上で大きなヒントになります。
爪の周りに炎症や痛みがあるか
次に、爪そのものだけでなく、その“土台”である周りの皮膚に注目してみましょう。痛みや腫れがあるかどうかは、両者を見分ける重要なサインです。
爪カンジダの場合 爪の周りの皮膚が赤くぷくっと腫れ、ジンジンと痛む「爪囲炎(そういえん)」を伴うなら、爪カンジダの可能性が高まります。 カンジダ菌は、ささくれや甘皮の傷、水仕事でふやけた皮膚など、バリア機能が弱まった場所(物理的な損傷)から侵入しやすいため、こうした炎症がセットで起こりやすいのです。
爪水虫(爪白癬)の場合 爪水虫(爪白癬)では、基本的に爪の周りの皮膚が炎症で赤く腫れることはありません。 爪が分厚くなることで靴などに圧迫されて痛みが出ることはありますが、炎症による赤みやジンジンとした痛みとは性質が異なります。
指の腹や指の間の症状の有無
最後のチェックポイントは、爪以外の場所、特に足の皮膚の状態です。
爪水虫(爪白癬)の場合 足の爪が白く濁っている場合、その“感染源”である「足水虫(足白癬)」が足のどこかに潜んでいることがほとんどです。 同じ白癬菌が原因のため、皮膚で増えた菌が爪へと感染を広げた結果が爪水虫、と考えるとイメージしやすいかもしれません。
<足水虫によく見られる症状>
- 足の指の間の皮がむけて、白くふやけたり、じゅくじゅくしたりする
- 足の裏(特に土踏まず)に小さな水ぶくれができる
- かかとがカサカサして硬くなり、ひび割れる
爪カンジダの場合 一方、爪カンジダは、症状が爪とそのすぐ周りの皮膚に限られることが大半です。
爪の濁りに加え、足全体にこのような症状が見られる場合は、爪水虫の可能性が高いと考えられます。
なぜ爪カンジダになる?主な原因と感染経路
「どうして自分の爪がこんなことに?」 思いがけない爪の変化に、戸惑いや不安を感じているかもしれません。
爪カンジダの原因となるカンジダ菌は、実はとても身近な菌です。私たちの皮膚や口の中、腸内にもともと住んでいる「常在菌」の一種なのです。
普段は体の免疫力によって活動を抑えられているため、特に悪さをすることはありません。 つまり、どこか他の場所からうつってきたというよりは、ご自身の体調や指先の環境の変化をきっかけに、体内にいたカンジダ菌が異常に増殖して症状を引き起こすケースがほとんどです。
では、具体的にどのようなことが引き金になるのでしょうか。
免疫力の低下(疲れ、ストレス、持病)
カンジダ菌が増える最も大きな原因は、体の抵抗力、つまり「免疫力」の低下です。
私たちの体は、免疫の働きによってカンジダ菌のような常在菌が過剰に増えるのを防ぐ防衛システムを持っています。 しかし、このシステムが弱まると、菌の活動を抑えきれなくなり、爪カンジダ症を発症しやすくなります。
<免疫力が低下する主な要因>
- 身体的な疲れ: 過労、睡眠不足、風邪をひいた後など
- 精神的な疲れ: 仕事や人間関係などによる強いストレス
- 特定の病気や治療の影響:
- 膠原病(全身性エリテマトーデス:SLEなど)やクッシング症候群といったご病気
- がんの治療(抗がん剤、放射線治療)
- ステロイド薬や免疫抑制剤の長期的な使用
このように、爪カンジダ症は、体が「少し無理をしているよ」と教えてくれるサインの場合もあります。 単なる爪の問題と片付けず、ご自身の生活習慣や健康状態全体を見直すきっかけにすることが大切です。
指先を酷使する職業(水仕事、調理師など)
指先が常に湿っていたり、傷ついたりする環境も、爪カンジダ症の大きな原因になります。 特に、以下のようなお仕事の方は注意が必要です。
- 調理師、パン職人
- 美容師、理容師
- 清掃業
- 花屋
- その他、水に触れる機会の多い方
指先が長時間水に濡れていると、皮膚の表面にあるバリア機能が弱まり、ふやけて傷つきやすくなります。
そのささくれや甘皮のささいな傷からカンジダ菌が侵入し、爪やその周りで増殖して「爪囲炎(そういえん)」という炎症を引き起こすのです。
近年では、水回りなどにも存在しやすいCandida parapsilosis(カンジダ・パラプシローシス)といった、従来とは異なる種類のカンジダ菌が原因となるケースも増えていることがわかっています。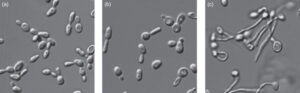
糖尿病や末梢血管疾患との関連
爪の変化の背景に、全身の病気が隠れていることも少なくありません。 特に、爪カンジダ症との関連で注意したいのが、糖尿病と末梢血管疾患です。
▼糖尿病 糖尿病の方は、以下の理由からカンジダ菌が増えやすい状態にあります。
- 高血糖: 血液中の糖分がカンジダ菌の“エサ”になってしまう。
- 免疫機能の低下: 感染症全般に対する抵抗力が弱まる。
- 血行不良: 指先まで十分な栄養や酸素が行き届かず、爪の健康が損なわれる。
▼末梢血管疾患 手足の血行が悪くなるレイノー病などの末梢血管疾患も、爪カンジダ症と深い関わりがあることが研究で指摘されています。
血流が悪いと、爪を守る組織の防御機能が低下し、カンジダ菌の侵入や増殖を許しやすくなるのです。 特に、爪の周りに炎症がないにもかかわらず爪が白く濁るタイプの爪カンジダ症は、こうした病気が背景にある可能性も考えられます。
ネイルやジェルネイルによる爪のダメージ
おしゃれのために楽しむネイルも、扱い方によっては爪カンジダ症のきっかけになることがあります。
甘皮(キューティクル)の過剰な処理 爪の根元にある甘皮は、細菌や真菌の侵入を防ぐ大切な“防波堤”です。この甘皮を過度にお手入れしすぎると、防御壁がなくなり、隙間からカンジダ菌が入り込みやすくなります。
ジェルネイルを削る際のダメージ ジェルネイルをオフする際などに爪の表面を削ることで、爪自体が薄くなり、外部からの刺激に弱くなってしまいます。
ネイルと爪の間にできた“隙間” ジェルネイルやスカルプチュアが爪から浮き上がると、その隙間に水分や汚れが溜まり、湿気を好むカンジダ菌にとって格好のすみかとなります。
ネイルを楽しむ際は、衛生管理が徹底された信頼できるサロンを選ぶことが大切です。 また、もし爪や指先に少しでも違和感を覚えたら、無理にネイルを続けず、爪を休ませてあげる期間を設けましょう。
爪カンジダの治療法|市販薬は効く?
爪が白く濁っているのを見て、「これは薬局の薬で治せるかな?」と気になるかもしれません。
しかし、爪カンジダの治療は、自己判断で市販薬を試すとかえって回復を遠ざけてしまうことがあります。
きれいな爪を取り戻すための最も確実な一歩は、まず皮膚科で専門医の診断を受けることです。
基本は皮膚科での抗真菌薬治療
爪カンジダの治療では、原因となるカンジダ菌を直接叩くための「抗真菌薬」を使います。
ここで重要なのが、「本当に原因はカンジダ菌なのか?」を正確に突き止めることです。 爪が白く濁る病気には、よく似た症状の「爪水虫(爪白癬)」があり、見た目だけで両者を見分けるのは専門医でも困難な場合があります。
そのため皮膚科では、まず爪の濁った部分を少しだけ削り取り、顕微鏡で菌の姿を直接確認する検査(直接顕微鏡検査)を行います。
さらに、菌を“育てる”ことで種類を特定する検査(真菌培養検査)も重要です。特に爪カンジダの場合、顕微鏡検査だけでは爪水虫との区別がつきにくいこともあるため、培養検査で菌種を確定させることが、最適な薬を選ぶためのカギとなります。
最新の「皮膚真菌症診療ガイドライン」でも、こうした検査で原因菌を正確に突き止めてから治療薬を選ぶことの重要性が示されています。 原因がはっきりして初めて、本当に効果のある治療をスタートできるのです。
塗り薬(外用薬)と飲み薬(内服薬)の使い分け
爪カンジダの治療で使われる抗真菌薬には、爪に直接塗る「塗り薬」と、体の中から効かせる「飲み薬」の2種類があり、症状の重さや範囲に応じて使い分けます。
| 塗り薬(外用薬) | 飲み薬(内服薬) | |
|---|---|---|
| 特徴 | 副作用の心配が比較的少ない | 爪をつくる根元から薬剤が届き、高い効果が期待できる |
| 適した症状 | ・症状が爪の表面など軽症な場合 ・爪の周りに炎症(爪囲炎)がある場合 | ・爪の奥深くまで菌が侵入している場合 ・複数の爪に症状が広がっている場合 ・塗り薬だけでは改善しない場合 |
| 注意点 | 硬く厚くなった爪の奥まで薬が浸透しにくいことがある | 肝臓への負担など、定期的な血液検査が必要になることがある |
特に、爪カンジダ症に対しては、「イトラコナゾール」という飲み薬が有効性の高い治療選択肢として知られています。
どちらの治療法がご自身の状態に最も合っているかは、持病の有無なども含めて医師が総合的に判断します。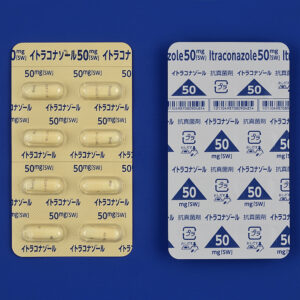
治療期間の目安と完治までの流れ
爪カンジダの治療は、残念ながら数週間で終わるものではありません。 薬で菌の活動を抑えながら、感染してしまった部分が新しい健康な爪に完全に生え変わるのを待つ必要があるため、根気強く治療を続けることが何より大切です。
【治療期間の目安】
- 手の爪: 約6ヶ月
- 足の爪: 約1年~1年半 ※あくまで目安であり、爪が伸びる速さなどによって個人差があります。
【治療終了までのステップ】
- 皮膚科で検査を受け、診断を確定させる
- 医師の指示通りに、薬による治療をスタート
- 1〜2ヶ月に1回程度通院し、爪の状態や副作用の有無をチェック
- 濁った部分がなくなり、爪全体がきれいな状態に生え変わる
- 再度検査を行い、菌が完全にいなくなったことを確認できたら治療終了
ここで最も注意していただきたいのは、見た目がきれいになったからといって、自己判断で薬をやめないことです。 まだ爪の中に潜んでいた菌が再び増殖し、再発してしまうケースは少なくありません。必ず医師から「治療終了です」という許可が出るまで、しっかりと治療を続けましょう。
市販の水虫薬では効果がない理由
「とりあえず水虫の薬を塗ってみよう」と考えるのは、とても危険な選択です。 効果が期待できないばかりか、かえって症状を悪化させたり、治療を複雑にしたりする可能性があります。
理由は大きく2つあります。
理由①:原因となる菌の種類が全く違うから 市販の水虫薬のほとんどは、「白癬菌」という菌をターゲットに作られています。
- 爪カンジダの原因: カンジダ菌(酵母という種類の真菌)
- 爪水虫の原因: 白癬菌(皮膚糸状菌という種類の真菌)
同じ“真菌”の仲間ではありますが、種類が全く異なるため、白癬菌に効く成分がカンジダ菌に効くとは限りません。
理由②:薬が効かない「薬剤耐性菌」を生むリスクがあるから 近年、抗真菌薬が効きにくい、あるいは全く効かない「薬剤耐性菌」の出現が、世界的な医療問題となっています。
中途半端な知識で不適切な薬を使うことは、菌に薬への抵抗力をつけさせてしまう「薬剤耐性」を招くことになりかねません。これは、いざ本当に治療が必要になった時に、使える薬の選択肢を自ら狭めてしまうことにも繋がります。
正しい診断のもと、原因菌に合った適切な薬を選ぶこと。それが、あなたの爪を健康な状態へ戻すための、一番確実で安全な近道です。
家族にうつる?日常生活での予防と対策
「この爪、もし家族にうつってしまったら…」 特に小さなお子さんやご高齢の親御さんと同居されている方は、そうした不安を感じて当然です。
まず知っておいていただきたいのは、爪カンジダの原因であるカンジダ菌は、もともと誰の皮膚にもいる「常在菌」だということ。どこかから感染するというよりは、体内の菌のバランスが崩れて発症するケースがほとんどです。
そのため、過度に神経質になる必要はありません。 しかし、ご家族の中に体の抵抗力が落ちている方がいる場合は話が別です。お互いを守るために、日々の生活で少しだけ気をつけておきたいポイントがあります。
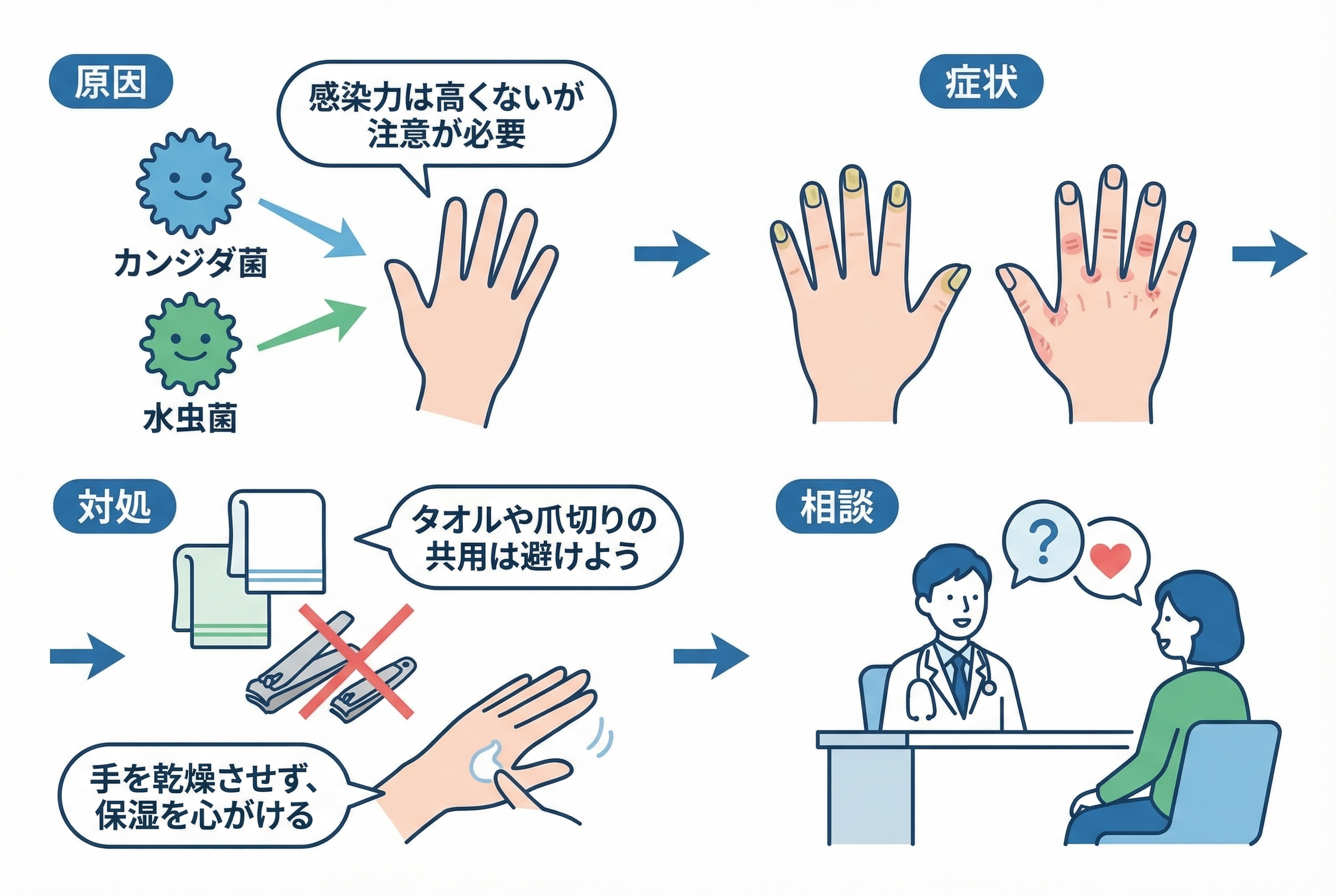
感染力は高くないが注意は必要
健康な皮膚には、外からの菌の侵入を防ぐ「バリア機能」が備わっています。そのため、カンジダ菌が少し付着したくらいで、すぐに感染が成立するわけではありません。
爪水虫(爪白癬)の原因となる白癬菌と比べても、カンジダ菌自体の感染力はそれほど強いものではないと考えられています。
ただし、この“バリア機能”が弱っている状態では注意が必要です。例えば、以下のようなご家族がいるご家庭では、より丁寧なケアを心がけましょう。
- ご高齢の方や小さなお子さん
- 持病(膠原病など)をお持ちの方
- 治療のためにステロイド薬や免疫抑制剤を使用している方
- 大きな手術の後や、抗がん剤治療などで体力が落ちている方
特に心臓移植などの大きな手術を受けた患者さんでは、カンジダ菌のような真菌が重い感染症を引き起こすリスクが高まることが報告されています。
タオルや爪切りの共用は避ける
感染力は強くありませんが、菌を含んだ目に見えない爪のかけらが、物を介して他の人の指先に付着する可能性は否定できません。特にカンジダ菌は、湿った環境を好む性質があります。
家族内での感染リスクを減らすため、以下の物はそれぞれ個人で使うようにしましょう。
- タオル類: 顔や体を拭くタオル、バスタオルはもちろん、湿気がこもりやすいバスマットも共用は避けましょう。
- 爪切り・ヤスリ: 患部に直接触れる器具の共用は絶対に避けてください。ご自身専用のものを決め、できれば使用後にアルコールなどで拭いておくとより安心です。
- スリッパ・サンダル: 室内履きも、個人用のものを用意するのが望ましいです。
これらの習慣は、爪カンジダだけでなく、爪水虫(爪白癬)の予防にも直接つながります。
手を乾燥させ、保湿を心がける
カンジダ菌は、ジメジメとした湿気の多い環境が大好きです。指先を清潔で乾いた状態に保つことは、菌の増殖を抑える上で非常に効果的な予防策であり、治療の助けにもなります。
特に水仕事や手洗いをした後は、指と指の間や爪の周りまで、乾いたタオルで優しく、しかし確実に水分を拭き取る習慣をつけましょう。
一方で、ただ乾かせば良いというわけでもありません。乾燥しすぎた皮膚は、表面のバリア機能が低下して、ひび割れなどからかえって菌が侵入しやすくなってしまいます。
手を拭いた後や、空気が乾燥する季節には、ハンドクリームなどでこまめに保湿を行い、うるおいのある健康な皮膚を保つことが、カンジダ菌の侵入を防ぐ“見えない盾”になるのです。
何科を受診すべき?病院での診察と検査の流れ
「この白くなった爪、病気だったらどうしよう…」 爪の見た目の変化は人目につきやすく、痛みがあれば日常生活にも支障が出て、気持ちも沈んでしまいますよね。
正しい治療の第一歩は、専門医に相談すること。ここでは、どの病院へ行けばよいのか、そして診察や検査がどのように進むのかを具体的に解説します。
まずは皮膚科を受診しましょう
爪に白い濁りや厚み、痛みといった異常を見つけたら、迷わず「皮膚科」を受診してください。皮膚科は、皮膚はもちろん、爪や髪のトラブルを専門的に診る診療科です。
爪カンジダは、爪水虫(爪白癬)など見た目が非常によく似た病気も多く、専門医でなければ正確な見分けは困難です。
自己判断で市販の水虫薬などを使ってしまうと、効果がないばかりか、かえって症状をこじらせてしまうことも。さらに、原因菌が薬で隠れてしまい、いざ病院で検査をしても正確な診断が難しくなる可能性があります。
特に、爪の周りが赤く腫れて痛む「爪囲炎(そういえん)」を伴う場合は、爪カンジダが強く疑われます。爪の不調は、疲れやストレスによる免疫力の低下といった、体からのサインであるケースも少なくありません。気になる症状があれば、放置せずに専門医に診てもらいましょう。
医師に伝えるべき症状のポイントまとめ
診察では、ご自身の症状をできるだけ正確に伝えることが、的確な診断への一番の近道です。受診前に、以下の点をメモしておくとスムーズに伝えられます。
- いつから症状が? (例:1ヶ月前から、半年前から爪の根元が白くなってきた)
- どの指の爪に症状が? (例:右手のひとさし指と中指)
- どんな症状がある? (例:爪が白く濁って厚くなった、爪の周りを押すと痛い)
- 症状の変化は? (例:だんだん白くなる範囲が横に広がってきた)
- 指先を使う習慣は? (例:仕事で水仕事が多い、ジェルネイルを定期的にしている)
- 持病や普段飲んでいる薬は? (例:糖尿病で治療中、アトピーでステロイドを塗っている)
- 生活上の困りごとは? (例:見た目が気になって人前に手を出すのがつらい)
特に、糖尿病などの持病や、免疫を抑える薬の使用は、カンジダ菌が増えやすくなる背景と深く関わっているため、必ず医師に伝えてください。
また、爪の疾患が生活の質(QOL)に影響を与えることは、研究でも示されています。「見た目が気になる」といった気持ちのつらさも、治療を進める上で大切な情報です。どんな些細なことでも遠慮なく話してください。
検査方法(直接顕微鏡検査、真菌培養検査)
爪カンジダが疑われる場合、見た目だけで診断するのではなく、原因となっている菌を“捕まえて”正体を突き止めるための検査を行います。診断の基本となるのは、主に以下の2つです。
直接顕微鏡検査(ちょくせつけんびきょうけんさ) 爪の白く濁った部分などを少しだけ削り取り、その場で顕微鏡を使って真菌(カビ)がいるかどうかを直接観察する検査です。カンジダ菌がいれば、ブドウの房のような胞子や、枝分かれした菌糸といった特徴的な姿が見えます。この検査はすぐに結果がわかるのが利点です。
真菌培養検査(しんきんばいようけんさ) 削り取った爪のかけらを、菌が育ちやすい特殊な培地(ばいち)で数週間かけて“育て”、どんな種類の菌が原因なのかを詳しく特定する検査です。
実は、爪カンジダの顕微鏡検査では、爪水虫の原因菌と見分けがつきにくいことも少なくありません。そのため、菌の種類をはっきりさせるこの培養検査が、診断を確定し、最適な治療薬を選ぶ上で極めて重要になります。
最新の「皮膚真菌症診療ガイドライン」でも、診断の際にはこれらの検査で原因菌を正確に突き止めることの重要性が示されています。結果が出るまで少し時間はかかりますが、あなたの爪を健康な状態へ戻すための、最も確実なステップなのです。
まとめ
今回は、爪が白く濁る「爪カンジダ症」の症状や原因、そしてよく似た爪水虫との見分け方について詳しく解説しました。
爪の白濁は、見た目が似ていても原因は様々です。特に爪カンジダと爪水虫では原因菌が全く違うため、自己判断で市販薬を使うのはとても危険です。効果がないばかりか、かえって治療を難しくしてしまうこともあります。
爪の変色や厚み、痛みなど、少しでも気になる症状があれば、まずは皮膚科を受診しましょう。専門医による正確な診断を受けることが、きれいな爪を取り戻すための最も確実な一歩です。治療には根気が必要ですが、原因に合ったケアを続ければ改善できます。一人で悩まず、ぜひ専門家に相談してくださいね。
参考文献
- Hay RJ, Baran R, Moore MK, Wilkinson JD. Candida onychomycosis–an evaluation of the role of Candida species in nail disease.
- Kan S, Li L, An L, Yang H, Yang L. The refractory nailbed ulceration caused by Candida parapsilosis after nail extraction.
- Castillo C, Masi MF, Mishko A, Sheltzer A, Speer A, Tran H, Vlahovic TC, Castillo C et al. Biofilms and the Nail Unit.
- Rieder E, Hu SW, Meehan SA, Adigun C. Candida parapsilosis of the nail-bed without onychomycosis.
- Fich F, Abarzúa-Araya A, Pérez M, Nauhm Y, León E. Candida parapsilosis and Candida guillermondii: emerging pathogens in nail candidiasis.
- 皮膚真菌症診療ガイドライン2025
- Gisondi P, Elewski B, Pinter A, Yamaguchi Y, Gooderham M, Kavanagh S, Wixted K, Cross N, Szilagyi B, Merola JF. Bimekizumab efficacy in scalp, nail and palmoplantar psoriasis versus comparators and over 4 years.
- Chauhan A, Gow NAR, Prasad R. Emerging evidence for a multitude of mechanisms and factors that determine amphotericin B resistance in pathogenic fungi.
- Lowe A, King ST, Hand J. The looming threat of invasive fungal infections in heart transplant recipients: Will it be the last of us.
