耳瘻孔とは?症状・原因と治療完全ガイド【形成外科専門医解説】
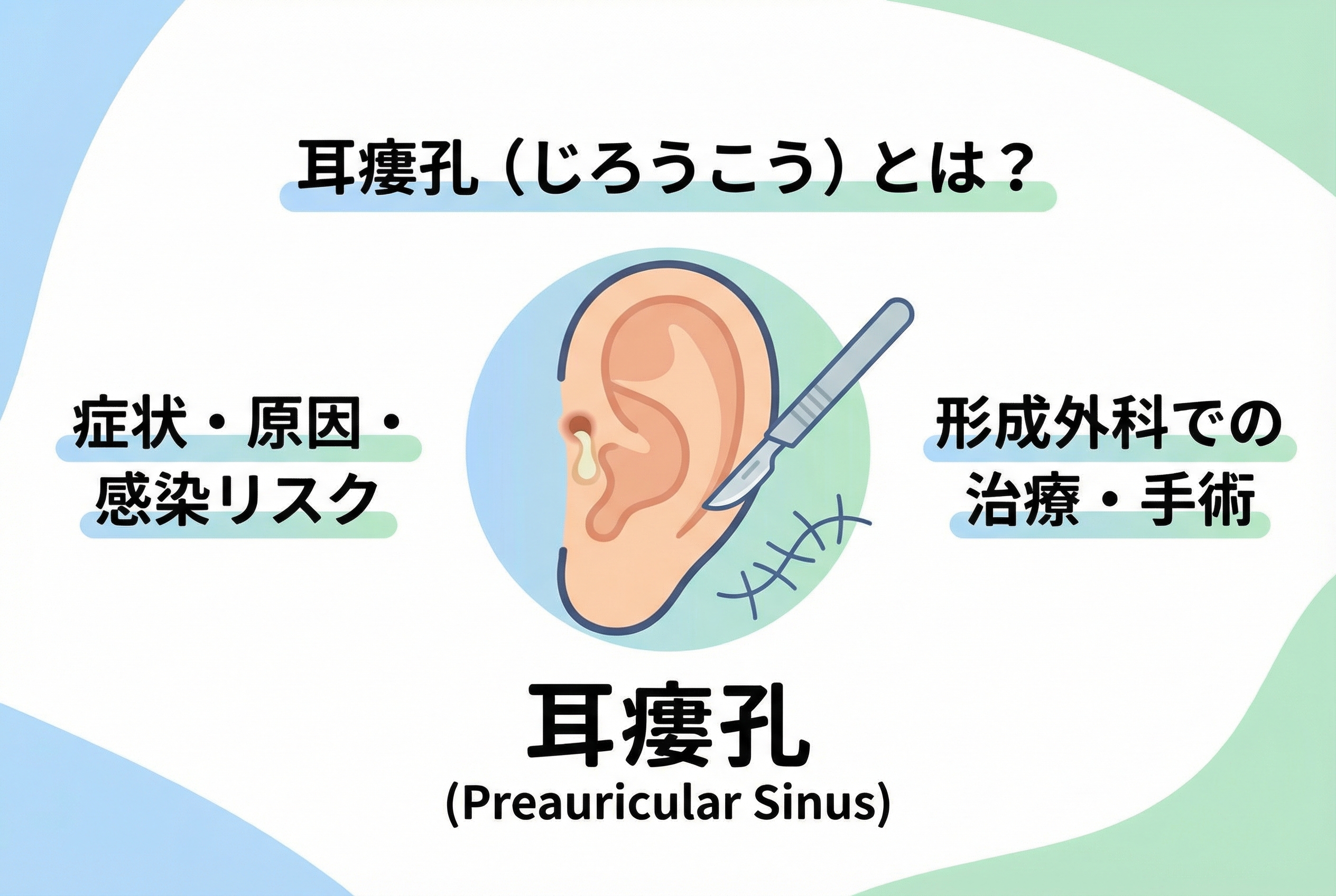
生まれつき耳の前にある小さな穴、「耳瘻孔(じろうこう)」。日本人では100人に1〜2人に見られる決して珍しくないものですが、多くは生涯何も起こらないため、気にしていない方も多いかもしれません。
しかし、最新の研究では耳瘻孔を持つ人のうち生涯で約4人に1人が感染し、ある日突然、腫れや痛みを経験するというデータがあります。さらに驚くべきことに、症状が出た方の約4人に1人は16歳以降に発症しており、「大人だから安心」とは言えないのが実情です。
この記事では、形成外科専門医が最新の研究データに基づき、耳瘻孔の症状が起こる本当の確率から、再発率を2.2%に抑える最新の手術方法、感染時の最適な治療タイミングまでを徹底解説します。ご自身やご家族の不安を解消するため、ぜひご一読ください。
最新データで見る耳瘻孔の症状発現率
生まれつき耳の前に小さな穴がある「耳瘻孔(じろうこう)」。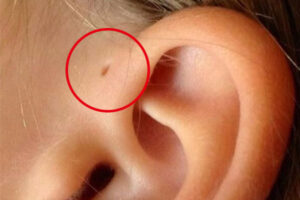
日本人では100人に1〜2人に見られる、決して珍しくないものです。多くの場合、遺伝によって受け継がれると考えられており、片側(特に右側)にできることが多いですが、25〜50%の方は両側に見られます。※
この穴を持っていても、ほとんどの方は生涯何も起こりません。
しかし、ある日突然、感染して腫れたり膿が出たりすることがあります。「自分は大丈夫だろうか」「いつ症状が出るかわからず不安」と感じる方のために、最新の研究データから症状が起こる確率や時期について解説します。
生涯で約4人に1人が症状を経験する
耳瘻孔を持っていても、生涯にわたって何らかの症状を経験する方は、実はそれほど多くありません。
シンガポールで1万人以上の若年成人男性を対象に行われた大規模な調査によると、耳瘻孔がある人のうち、実際に症状が出たのは24.0%でした。※
つまり、4人中3人の方は生涯無症状のまま過ごせる計算になります。
症状が出た場合に最も多いのは、穴から臭いを伴う白い垢(あか)のようなものが出てくるケースです。これは耳瘻孔の内部で剥がれ落ちた皮膚の細胞や皮脂がたまったもので、感染の前触れとなることもあります。
一度分泌物が出ると、繰り返しやすいという特徴も報告されています。※ もし穴の周りが赤く腫れたり、痛みを伴ったりするような感染のサインが見られたら、すぐに専門の医療機関を受診してください。
症状が出る人の約3分の1は16歳以降に発症
「子どもの頃に何もなければ、大人になってからも大丈夫」と思いがちですが、実はそうとも限りません。
先ほどのシンガポールの研究では、症状を経験した人のうち、実に24.1%が16歳以降に初めて症状が出たと報告されています。※ これは、症状が出た方のうち「約4人に1人」にあたる数字です。
多くは幼少期に症状が出ますが、大人になってからの生活習慣の変化やストレス、体調不良などが引き金となり、免疫力が低下したタイミングで初めて感染を起こすケースは決して珍しくありません。
これまで無症状だった方も油断せず、穴の周りを清潔に保ち、赤みや腫れ、痛みなどの変化に気づいたら放置しないようにしましょう。
人種による有病率の違い
耳瘻孔を持つ人の割合は、人種によって差があることが知られています。一般的に、アフリカ系やアジア系で有病率が高く、白色人種(欧米人など)では低い傾向にあります。
多民族国家であるシンガポールの調査では、人種別の有病率に以下のような違いが見られました。※
- 中国人: 1.36%
- マレー人: 0.69%
- インド人: 0.17%
このデータからも、アジア系で有病率が高いことがわかります。私たち日本人もアジア系に含まれるため、耳瘻孔を持つ人の割合は欧米に比べて高いと考えられています。
ただし、重要なのは人種による有病率の違いそのものではなく、「症状が出たときに適切に対処すること」です。どの人種であっても、感染の兆候があれば速やかに形成外科などの専門医に相談することが大切です。
再発率を劇的に下げる手術方法の選択
せっかく手術を決意したのに、また腫れや膿に悩まされるのは避けたいものです。耳瘻孔の手術で最も重要なのは、「いかに取り残しなく、完全に袋を摘出するか」という点に尽きます。
実は、どの手術方法を選ぶかによって、この「完全な摘出」の成功率、つまり再発率は大きく変わってくることがわかっています。再発のリスクを限りなくゼロに近づけるための、手術方法の選び方を専門医の視点から解説します。
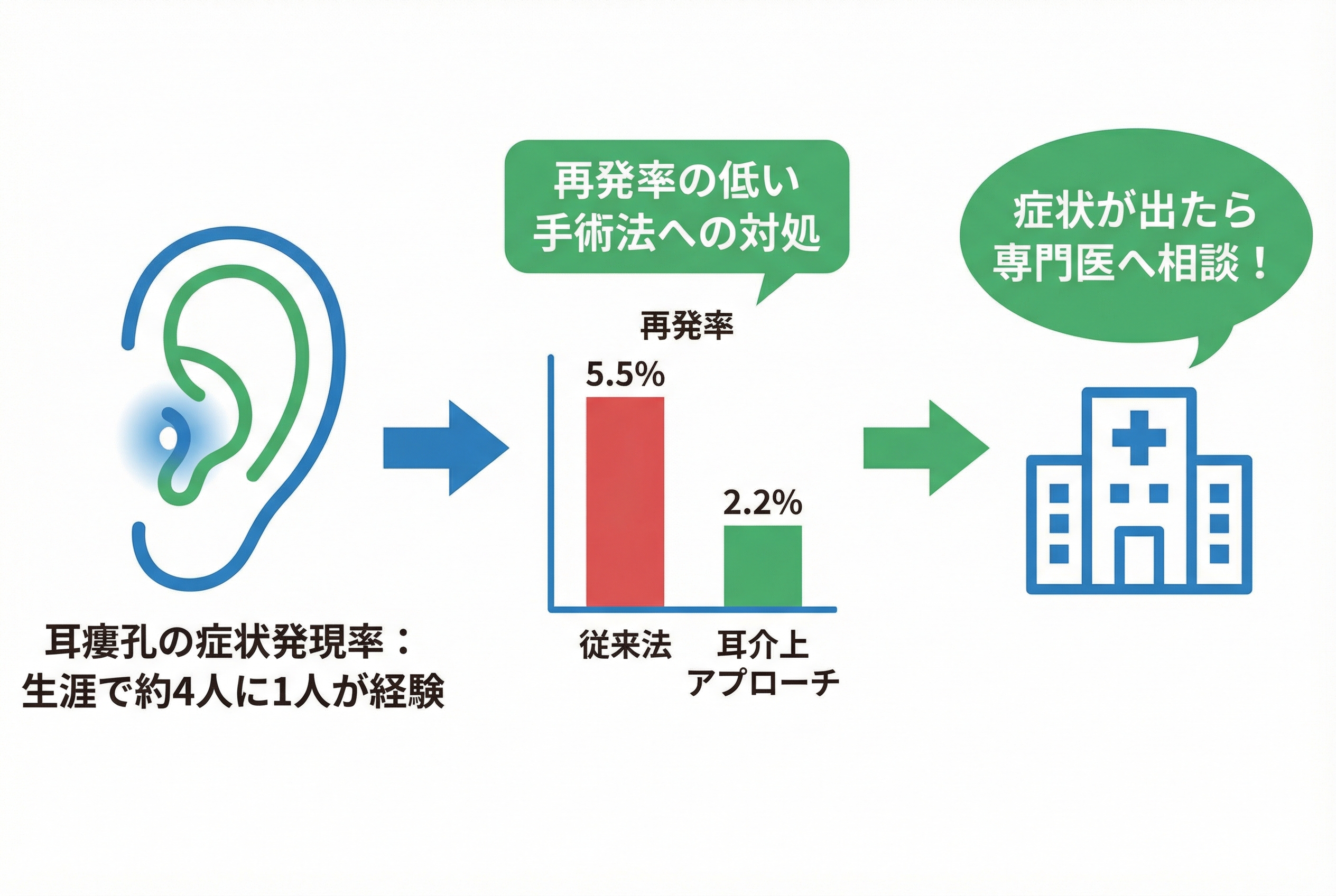
手術方法で再発率は大きく変わる(従来法 5.5% vs 耳介上アプローチ 2.2%)
結論から言うと、手術方法によって再発率には2倍以上の差が生まれます。
複数の研究を統合・分析した信頼性の高い報告によると、従来の手術法と新しいアプローチ法では、再発率に次のような明確な違いがありました※。
- 従来法(瘻孔摘出術):再発率 5.5%
- 耳介上アプローチ(SAA):再発率 2.2%
なぜこれほど差が出るのでしょうか。耳瘻孔の袋(瘻孔)は、皮膚の下で木の根のように複雑に枝分かれしていることがあります。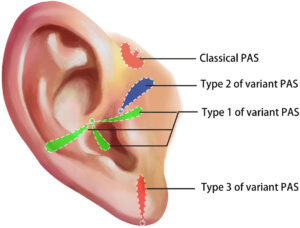
従来法は、耳の前の穴の周りだけを小さく切除するため、この見えない「枝葉」を取り残してしまうリスクがありました。わずかでも袋の組織が残っていると、そこから再び感染を繰り返す原因となってしまうのです。
なお、これらの手術は健康保険が適用されます。自己負担額は、片側でおおよそ20,000円〜30,000円程度(3割負担の場合)が目安となりますが、手術方法や処置内容によって変動します。
当院が採用する「耳介上アプローチ(SAA)」の優位性
当院では再発率の低さを重視し、「耳介上アプローチ(Supra-Auricular Approach, SAA)」を標準的な術式として採用しています。
この方法は、例えるなら「雑草を根こそぎ取り除く」アプローチです。
瘻孔の穴の周りだけでなく、耳の上の側頭部まで切開を広げ、皮膚の下深くにある「側頭筋膜(そくとうきんまく)」という硬い膜を目印にして、瘻孔の袋全体を一つの塊としてごっそりと摘出します。
この「側頭筋膜」までしっかり剥がすことで、木の根のように広がっている可能性のある袋の枝葉まで、取り残すことなく切除できる確率が格段に高まるのです。
実際、この耳介上アプローチのみで手術を行った10名の患者さんを対象とした研究では、術後の再発が一件もみられなかったと報告されています※。再発リスクを限りなく低減できる、非常に優れた方法といえます。
顕微鏡の使用がもたらす精密な手術と低い再発率
手術方法の選択と並んで、再発率を左右するもう一つの鍵が「顕微鏡(マイクロスコープ)」の使用です。
耳瘻孔の袋は非常に細く、複雑な構造をしており、肉眼での手術にはどうしても限界があります。
顕微鏡を使うことで、手術野を何倍にも拡大し、ミリ単位の細い枝分かれまではっきりと確認しながら処置を進めることができます。これにより、瘻孔の取り残しリスクを劇的に減らし、手術の精度を飛躍的に高めることが可能です。
興味深いことに、先ほどの研究では、従来法であっても顕微鏡を併用することで、再発率を1.9%まで低下させられたと報告されています。これは、耳介上アプローチとほぼ同等の極めて低い再発率です※。
さらに、専門医はより確実な摘出のために、以下のような工夫を組み合わせます。
- 色素注入: 術前に袋の中に特殊な青い色素を注入し、摘出するべき範囲を正確に染め出す。
- プローブ挿入: 細い金属の棒(プローブ)を袋に挿入し、その走行を確実に確認する。
このような手技を組み合わせた44人の患者さん(57の耳瘻孔)を対象とした研究では、手術後の再発や感染は一例もなかったと報告されています※。
手術方法の選択だけでなく、「いかに精密な手技で完全摘出を目指すか」が、再発を防ぐ上で極めて重要です。
再発させないための専門医による手術の工夫
せっかく手術を受けるなら、「二度と再発させたくない」と願うのは当然のことです。耳瘻孔の袋は、皮膚の下で木の根のように複雑に枝分かれしていることがあり、この見えない枝葉の取り残しが再発の主な原因となります。
再発率を限りなくゼロに近づけるため、私たち形成外科の専門医は、解剖学的な知識と精密な技術を駆使し、様々な工夫を凝らして手術に臨んでいます。
瘻孔を確実に可視化する色素注入とプローブの活用
再発防止の鍵は、皮膚の下に隠れている「瘻孔(ろうこう)」という管状の袋を、枝分かれの末端まで完全に取り除くことに尽きます。しかし、この袋は非常にもろく、手術中に見失いやすいという難点があります。
そこで、手術の精度を格段に高めるために、瘻孔の走行を「見える化」する工夫を行います。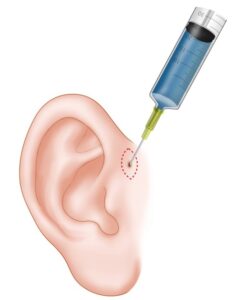
手術前に瘻孔の入り口から特殊な青い色素を注入すると、袋の隅々まで青く染まり、摘出するべき範囲が一目瞭然になります。さらに、プローブという細い金属の棒を袋にそっと挿入し、その道筋を指で確認しながら手術を進めることで、取り残しのリスクを大幅に減らすことができます。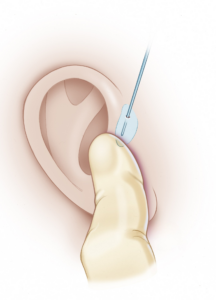
実際に、色素注入とプローブの活用を組み合わせた丁寧な手術を受けた44人の患者さん(57の耳瘻孔)を対象とした研究では、術後の再発や感染は一例もなかったと報告されています※。
瘻孔と軟骨の距離は平均0.38mm 軟骨の一部切除の重要性
耳瘻孔の袋は、多くの場合、耳の軟骨にぴったりとくっつくように、かなり深いところまで伸びています。
手術で切除された組織を詳細に分析したある研究では、瘻孔の袋と耳の軟骨との距離は、平均でわずか0.38mmしかなかったことが報告されています※。これは、コピー用紙4枚分ほどの非常にわずかな隙間です。
もし、軟骨にへばりついた袋の組織をほんの少しでも残してしまうと、それが再発の温床になってしまいます。
そのため、再発のリスクを断ち切るために、袋が付着している部分の軟骨を薄く一緒に切除することが、確実な治療法として推奨されています。軟骨を一部切除しても、耳の形や聞こえ方に影響が出ることはほとんどありませんのでご安心ください。
広範囲局所切除による根治性の追求
感染や炎症を何度も繰り返している耳瘻孔は、より慎重な対応が求められます。
炎症を繰り返した組織は、本来の袋の構造が壊れ、周囲が硬い「瘢痕(はんこん)」になったり、別の場所に膿の塊を作ったりすることがあります。このような状態では、単純に袋だけをくり抜こうとしても、病変を取り残してしまう可能性が高くなります。
そこで、病気を根本から治す「根治(こんち)」を目指すために、「広範囲局所切除」という方法が選択されることがあります。
これは、瘻孔本体だけでなく、炎症によって変化してしまった周りの皮膚や瘢痕組織も含めて、ひとまわり大きく切除する手術です。切除後は、周囲の健康な皮膚を移動させてきれいに縫い合わせる「局所皮弁(きょくしょひべん)」という形成外科ならではの技術を用いるため、傷跡が目立ちすぎる心配もありません。
複雑な状態の耳瘻孔であっても、病変を根こそぎ取り除くことで、再発の不安から解放されることを目指します。
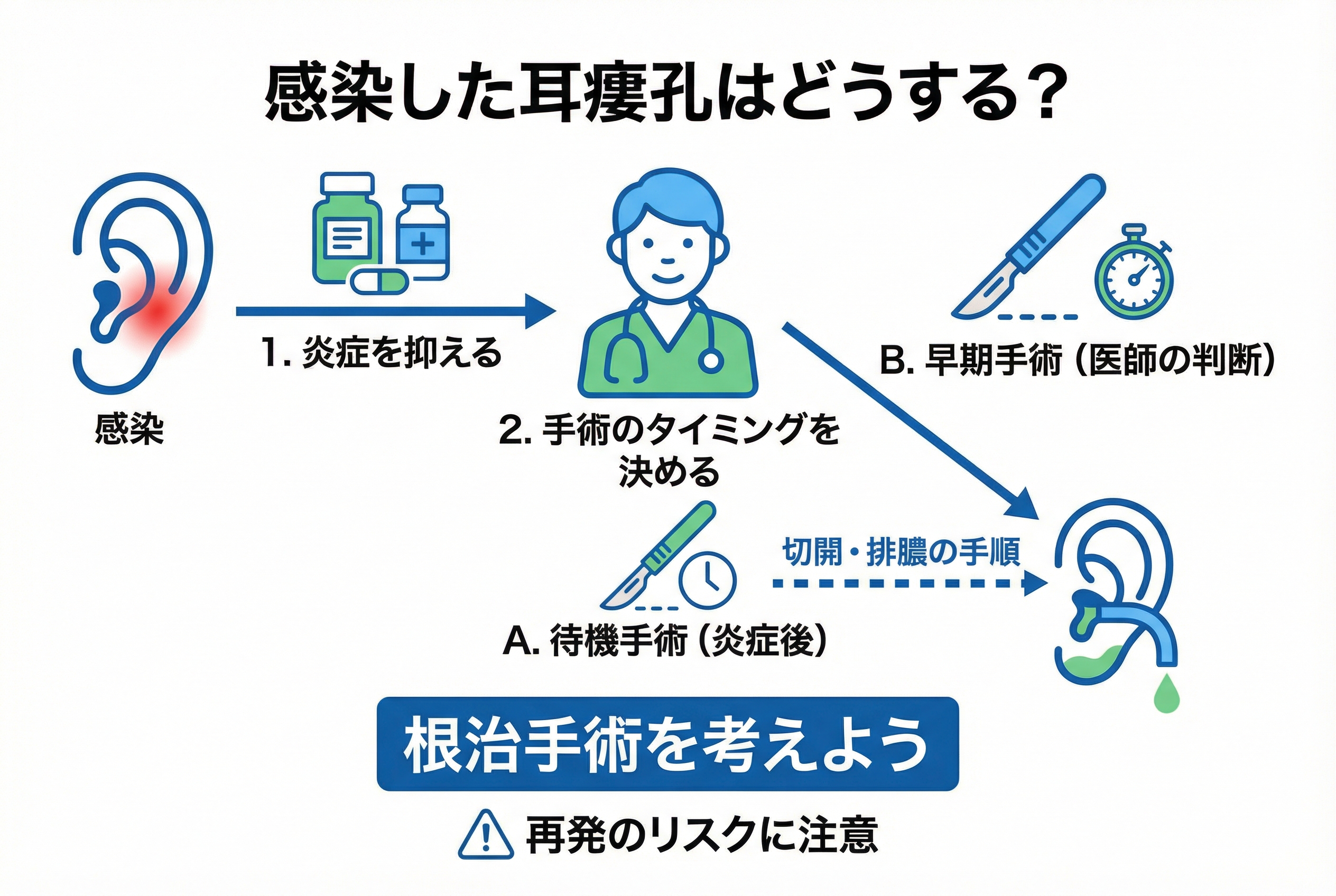
感染した耳瘻孔はいつ手術すべきか?
耳瘻孔が急に赤く腫れて痛み出すと、「すぐに手術した方がいいのか、それとも炎症が治まるのを待つべきなのか」と、誰もが不安になるはずです。
感染してしまった耳瘻孔の治療方針は、一つではありません。 これまでの一般的な考え方に加え、近年の研究によって新しいアプローチも示されています。ここでは、感染時の手術タイミングについて、最新の知見を交えながら専門医の視点で解説します。
最新研究が示す「手術を遅らせる必要はない」という見解
従来、感染して腫れている耳瘻孔は、「まず抗生物質で炎症を完全に鎮めてから、後日改めて手術する」のが標準的な治療でした。
しかし最近では、この考え方を見直す動きが広がっています。
実際に、感染が活発な状態の耳瘻孔を手術したグループと、感染していない状態で手術したグループとを比較した研究では、手術後の再発率や傷口のトラブルの発生率に、統計的な差はみられなかったと報告されています※。
これは、抗生物質を飲んでもなかなか腫れが引かないようなケースでは、必ずしも手術を先延ばしにする必要はない、という考え方を裏付けるものです。
特にお子様の場合、膿が溜まってしまった状態(膿瘍)であっても、膿を出す処置と同時に瘻孔を摘出する手術は、安全かつ有効な治療法であることも示されています※。このアプローチには、何度も通院する負担を減らし、治療期間を短縮できるという大きなメリットがあります。
急性炎症期の治療と最適な手術タイミング
耳瘻孔が感染し、急な痛みや腫れ(急性炎症)が起きた場合、治療は基本的に以下の2ステップで進みます。
STEP 1:まずは炎症を抑える
- 軽い炎症の場合 抗生物質の飲み薬や塗り薬で、まず炎症を鎮めることを目指します。
- 膿がたまっている場合(膿瘍) 薬だけでは改善が難しいため、局所麻酔をして皮膚を小さく切開し、中の膿を出す処置(切開・排膿)が必要です。
STEP 2:根本治療(手術)のタイミングを決める
初期治療で炎症が落ち着いた後、原因の元である袋(瘻孔)を取り除く手術を検討します。手術のタイミングには、主に2つの選択肢があります。
- 選択肢A:炎症が完全に治まってから行う(待機手術) 従来からの一般的な方法です。一度しっかり炎症を抑え、数週間から数ヶ月後に改めて手術の予定を組みます。
- 選択肢B:炎症がある程度落ち着いた段階、もしくは早期に行う 先述の研究結果が示すように、医師の判断によっては、早い段階で手術を行うことも選択肢となります。
どちらの方法が最適かは、炎症の強さや範囲、患者さんご自身の希望、そして各医療機関の方針によって異なります。担当の医師とよく相談し、納得のいくタイミングを一緒に決めていくことが何より大切です。
切開・排膿を繰り返すことの問題点
「とりあえず膿を出してもらえば治る」と考えてしまうかもしれませんが、切開・排膿はあくまで痛みを和らげるための**「一時しのぎ」の処置**にすぎません。
原因である耳瘻孔の袋が体内に残っている限り、根本的な解決にはならず、何度も感染を繰り返す可能性があります。
実は、この切開・排膿を繰り返すことには、いくつかの問題点が指摘されています。
- 手術の難易度が上がる 炎症や切開を繰り返すと、瘻孔の周りの組織が硬くなったり(瘢痕化)、組織同士がくっついてしまったり(癒着)します。こうなると、手術の際に瘻孔の正確な形や広がりが分かりにくくなり、完全な摘出を難しくさせる要因となり得ます※。
- 再発のリスクが高まる 手術が難しくなることで、袋の一部を取り残してしまう可能性がわずかに高まり、結果として再発につながることも考えられます。
強い痛みや腫れを和らげるために切開・排膿は必要な処置ですが、それはゴールではありません。一度でも感染を起こした耳瘻孔は、**「根治手術を検討すべきサイン」**と捉えることが重要です。
感染を繰り返す前に、形成外科などの専門医のもとで適切なタイミングでの手術を検討しましょう。
耳瘻孔と関連する疾患・特殊なケース
「この耳の前の小さな穴は、何か重い病気のサインなのでは…」 このように不安に思われる方がいらっしゃいますが、ほとんどの耳瘻孔は他の病気と直接関係なく、単独で存在する生まれつきの特徴です。
ただし、ごく稀に知っておくべき関連疾患や、通常とは異なる特殊なタイプも存在します。ここでは、専門医の視点からそうしたケースを解説します。
腎臓異常との関連性は限定的
インターネットで検索すると「耳瘻孔は腎臓の病気と関係がある」といった情報が見つかり、心配になるかもしれません。
確かに、ごく稀な遺伝性疾患である「鰓弓耳腎症候群(さいきゅうじじんしょうこうぐん)」などでは、耳と腎臓の異常を合併することがあります。
しかし、これはあくまで例外的なケースです。 日常の診療で目にする大多数の耳瘻孔は、腎臓の異常とは無関係ですので、耳の前に穴があるというだけで過度に心配する必要はありません。
非常に稀な「後耳介瘻孔」という病態
耳瘻孔の穴は、ほとんどが耳の付け根の前側(顔側)にできます。これを専門的には「前耳介瘻孔」と呼びます。
しかし、ごく稀に、穴が耳の後ろ側にできる「後耳介瘻孔」という特殊なタイプが存在します。
これは前耳介瘻孔の稀な変異型(バリエーション)と考えられており、片方の耳に前後の穴が同時にできるという、さらに珍しいケースも学術的に報告されています※。
症状は通常の耳瘻孔と同じで、感染による腫れや臭いを伴う分泌物が見られます。治療が必要になった場合も、炎症のない時期に袋を完全に取り除くという手術方針は変わりません※。
繰り返す膿瘍は結核菌感染の可能性も
抗生物質を飲んでも膿の排出が止まらない、切開しても何度も腫れを繰り返す。
こうした「治りの悪い耳瘻孔」の場合、一般的な細菌(黄色ブドウ球菌など)ではなく、別の菌が原因となっている可能性を考える必要があります。その一つが、非常に稀ですが「結核菌」です。
結核は肺の病気と思われがちですが、皮膚に感染して膿のたまり(膿瘍)を作ることもあります。
特に注意すべきなのは、咳や熱といった全身症状が全くなくても、耳瘻孔の感染だけがしつこく続くケースです。このような場合は結核菌感染を疑い、膿を採取して特殊な検査(抗酸菌検査)を行うことが強く推奨されます※。
もし結核菌が原因と判明した場合、治療の順序が変わります。 まず抗結核薬の内服で感染をしっかり抑え込み、炎症が治まった後に、再発を防ぐための根治手術(瘻孔摘出術)を行うのが標準的な治療です※。
【専門医が警鐘】インターネットの誤った情報に注意
気になる症状があると、ついスマートフォンで検索してしまいがちです。しかし、インターネット上には医学的な裏付けのない情報や、誤解を招く内容もあふれています。
ここでは、耳瘻孔に関して特に注意が必要な2つの情報について、専門医の立場から正確な情報をお伝えします。
「Geswein hole」は医学的根拠のない造語
海外のウェブサイトやSNSなどで、耳瘻孔を「Geswein hole」と呼ぶ記述を見かけることがありますが、これは医学的な根拠が全くない、インターネット上で生まれた造語です。
ある研究者がこの言葉の起源を徹底的に調査したところ、過去の医学論文や文献には一切登場せず、オンライン百科事典Wikipediaの利用者が創作した「奇抜な造語」であると結論づけられています※。
このように、学術的な裏付けのない情報が、あたかも事実であるかのように広まってしまうのがインターネットの怖いところです。不確かな情報に惑わされず、気になることは必ず専門の医師に相談してください。
フェイスリフト後に感染が判明した事例
これまで全く症状がなかった耳瘻孔が、別の手術をきっかけに突然トラブルの原因になることがあります。
実際に、たるみ治療のフェイスリフト手術を受けた後、耳の前の傷がいつまでもジクジクして治らない、という感染の症状が続いたケースが報告されています※。
詳しく調べた結果、感染の原因は、患者さん自身も気づいていなかった「隠れた耳瘻孔」でした。 フェイスリフトの手術では、耳の前の皮膚を剥がして引き上げますが、その操作によって眠っていた耳瘻孔の袋を傷つけ、感染の引き金を引いてしまったと考えられています。
このケースでは、原因である耳瘻孔の袋を完全に摘出する手術を行うことで、ようやく感染は治まりました※。
この事例が示すのは、無症状の耳瘻孔でも注意が必要だという点です。 美容医療を含め、耳の周りの手術を検討する際は、カウンセリングの際に「耳の前に生まれつきの小さな穴がある」と一言、医師に伝えておきましょう。それだけで、このような予期せぬ合併症のリスクを下げることができます。
まとめ
今回は、生まれつき耳の前にある小さな穴「耳瘻孔」について、症状や原因、最新の治療法まで詳しく解説しました。
耳瘻孔は4人中3人の方が生涯無症状で過ごせますが、一度でも感染による腫れや痛みを経験した場合は、それが根本治療を考える大切なサインです。再発を防ぐためには、原因となる袋を完全に取り除く精密な手術が欠かせません。特に「耳介上アプローチ」や顕微鏡を用いた手術は、再発率を大幅に下げることが可能です。
赤みや腫れ、臭いのある分泌物といった変化に気づいたら、自己判断で放置せず、まずは形成外科などの専門医に相談しましょう。一人で不安を抱え込まず、専門家と一緒に最適な治療法を見つけることが、再発の悩みから解放される第一歩です。
参考文献
- Huang XY, Tay GS, Wansaicheong GK-L, Low WK. Preauricular sinus: clinical course and associations.
- Bruijnzeel H, van den Aardweg MT, Grolman W, Stegeman I, van der Veen EL. A systematic review on the surgical outcome of preauricular sinus excision techniques.
- Ko SY, Mitchell RB, Lee KH, Cho HS. A Case of Unilateral Simultaneous Preauricular Sinus and Postauricular Sinus in an Adult.
- Han JS, et al. Surgical results of infected preauricular sinus: No need for delay.
- Manjunath HA, Santosh UP, Raman L, Nidhin SB. Supra Auricular Approach in Management of Preauricular Sinus.
- Yoo H, Park DH, Lee IJ, Park MC. A Surgical Technique for Congenital Preauricular Sinus.
- O’Mara W, Guarisco L. Management of the preauricular sinus.
- Wang L, Wei L, Lu W, Liu Z, Wang M, Wang Z. Excision of preauricular sinus with abscess drainage in children.
- Chowdary KVSK, Chandra NS, Madesh RK. Preauricular sinus: a novel approach.
- Li EWY, Sahab SH, Yahya N, Abdullah MK, Hashim ND. Mycobacterial Preauricular Sinus Abscess: A Case Series.
- Mudry A. Geswein hole: A fanciful Wikipedian medical eponym for preauricular sinus.
- Huang Q, Xiao G, Wu X, Cheng H. Surgical Management of Preauricular Sinus: A Histopathological Analysis.
- Tan T, Constantinides H, Mitchell TE. The preauricular sinus: A review of its aetiology, clinical presentation and management.
- Bulstrode N, Thacoor A. Management of the infected preauricular sinus.
- Lee DW, Choi HJ, Kim JH, Oh MH. Hidden Preauricular Sinus as a Cause of Persistent Infection After Facelift.
- Matev B, Lyutfi E, Stoyanov GS, Sapundzhiev NR. Preauricular Sinus: A Tale of Forgetful Rediscovery.
- Scheinfeld NS, Silverberg NB, Weinberg JM, Nozad V. The preauricular sinus: a review of its clinical presentation, treatment, and associations.
